2013年,米拉·亚达夫生下了她的第一个孩子,当时她23岁,与丈夫的家人住在印度孟买的一个贫民窟里。她充满了喜悦,并对光明的未来充满希望。但四个月后,她开始发烧和咳血。
亚达夫的丈夫带她去了一家私立医院,医生在那里给她开了验血、胸部X光和痰液检查。
她被诊断出患有肺结核,这是一种至少有9000年历史的疾病,可能比任何其他瘟疫都夺去了更多人的生命——在过去200年中多达10亿人。尽管这种疾病在高收入国家似乎已成为历史注脚,但它仍在继续摧残贫穷国家,折磨着最弱势群体:穷人、囚犯和艾滋病毒感染者。
支持科学新闻报道
如果您喜欢这篇文章,请考虑通过以下方式支持我们屡获殊荣的新闻报道: 订阅。通过购买订阅,您正在帮助确保有关塑造我们当今世界的发现和思想的具有影响力的故事的未来。
肺结核是由结核分枝杆菌引起的细菌感染。当有人咳嗽时,细菌被推入空气中传播。在大多数情况下,免疫系统会阻止细菌生长。它可以以休眠但存活的状态留在体内多年,而不会引起症状或传播。这些病例很难检测,因为患者的胸部X光片正常,痰液检查呈阴性。
但是,对于大约10%的感染者,如亚达夫,感染会发展成严重的疾病并具有传染性。今天,全球近20亿人——占世界人口的四分之一——受到感染。每年约有1000万人患病。如果不治疗,大多数病例会导致长期疾病,最终导致致命的呼吸衰竭;肺结核每年导致约150万人死亡。
世界卫生组织估计,超过95%的死亡发生在低收入和中等收入国家,在这些国家,营养不良、缺乏医疗保健和拥挤的住房使该疾病得以滋生和传播。在这些地方,公共卫生系统不足以检测到许多病例,有效的治疗可能过于昂贵或无法获得。“哪里有贫困,肺结核就会找到这些人,”麦吉尔大学的肺结核专家、流行病学家马杜卡尔·派伊说。“主要是黑人、棕色人种、土著居民和穷人遭受肺结核之苦,这就是为什么它没有得到太多关注。”
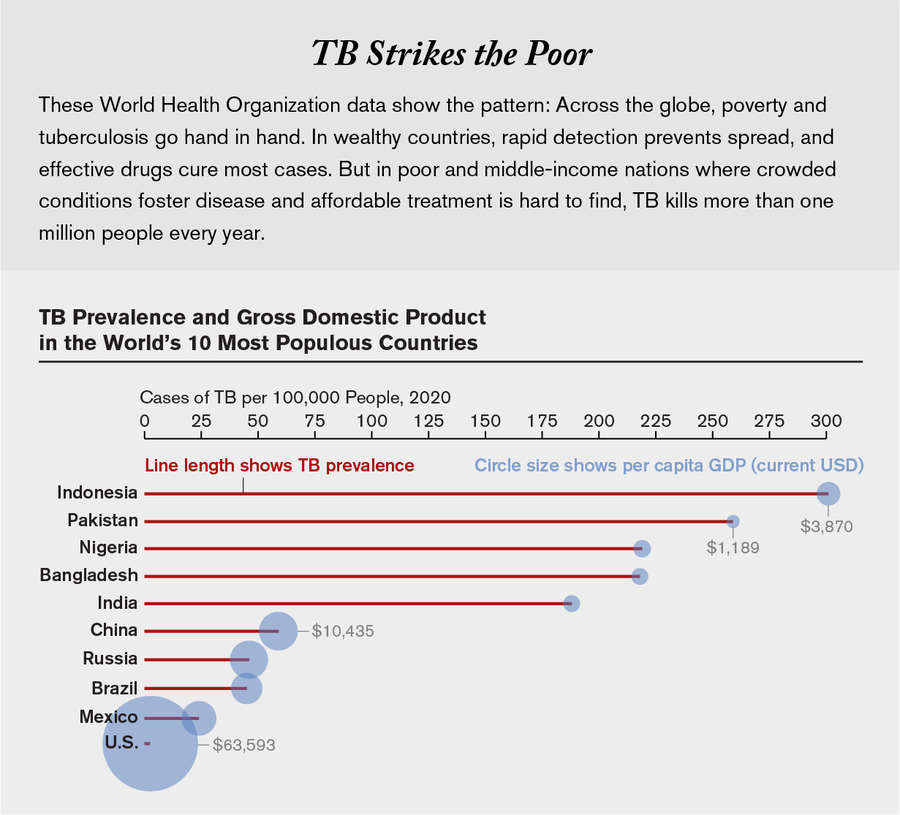
图片来源:阿曼达·蒙塔内斯;资料来源:《全球结核病报告》,世界卫生组织,2021年(结核病患病率数据);世界银行(GDP数据)
肺结核很容易找到亚达夫。她生活在贫困之中,周围是破旧的房屋,房屋彼此堆叠在一起。孟买是印度最严重的疫区之一,印度占全球确诊病例的四分之一。
迫切需要对肺结核进行更多研究。现有的唯一疫苗对成人无效,而且已经有近一个世纪的历史。许多肺结核菌株已经产生了抗生素耐药性,有些菌株对用于治疗该疾病的许多或所有药物都具有耐药性。多年来,世卫组织一直呼吁各国投资开发更好的药物和诊断方法。该机构估计,每年还需要额外投入11亿美元。
近年来,全球肺结核病例每年下降约2%,速度太慢,无法实现联合国在2015年宣布的到2030年结束这一流行病的目标。新冠疫情加剧了肺结核的蔓延,使国家卫生系统不堪重负,使许多患者无法获得治疗,并将更多人推入贫困。“即使在疫情之前,我们也没有取得良好的进展,”派伊说。“但过去的两年非常糟糕,以至于我们在肺结核方面失去了大约10年的进展。”2021年,十多年来首次,肺结核死亡率上升。
尽管出现了这种下滑,但仍有理由抱有希望。在全球范围内,专注于最脆弱患者的创新举措正在针对预防、检测和治疗。仅靠这些努力中的任何一项都无法战胜肺结核。但它们为疾病不再被忽视的未来指明了前进方向。
对抗耐药性
确诊后,亚达夫住院一个月,费用为30万卢比(近4000美元),由她的丈夫一家辛苦支付。回家后,她与新生儿隔离,她与丈夫和公婆的关系也恶化了。“他们都歧视我,因为我得了肺结核,”她回忆道。尽管接受了治疗,但她并没有好转。
她的丈夫带她去了第二家医院,在那里她被诊断出患有MDR-TB(耐多药结核病)。她现在的治疗包括13种不同的药物,包括卡那霉素注射剂,这可能会导致永久性听力丧失和肾脏损伤。MDR-TB治疗可能持续长达48个月,而大多数肺结核的疗程为6个月,成功率仅为59%。印度估计每年约有13万人患上MDR-TB,但只有不到一半的病例得到诊断,接受治疗的病例甚至更少。诊断和治疗中的错误助长了耐药性肺结核的传播。
“我们[医生]在某种程度上要对MDR-TB的增加负责,”肺科医生维卡斯·奥斯瓦尔说,他在孟买的公共和私立部门担任肺结核医生。医疗错误和未能跟进患者的情况很常见,尤其是在私立系统中。在印度,公共部门的肺结核治疗是免费的,但患者经常面临排长队的情况。相反,超过一半的人寻求私立医疗保健,这种医疗保健速度更快,但对治疗肺结核的准备不足。大多数私立诊所无法获得治疗MDR-TB的药物,医生在诊室里同时接待多达14名患者,他说。
在第二轮治疗七个月后,亚达夫又发烧了,一天清晨醒来时咳出了血。CT扫描显示她的右肺正在塌陷,必须切除。她在医院又住了一个月,这时她的丈夫一家把她赶了出去,并夺走了她儿子的监护权。她搬回了父母家,她的母亲已经患有未经治疗的肺结核,不久后去世。“我曾两次企图自杀,”亚达夫说。“我问自己:为什么是我?我质问上帝为什么要选择我来承受这一切。”
在最初确诊三年后,一位朋友将亚达夫介绍到孟买的无国界医生诊所。他们提出免费为她治疗,这次使用的是更新的药物。在心理学家的帮助下,她让自己再次尝试,主要是为了她的儿子。她服用了贝达喹啉和德拉马尼,这两种强效且毒性较小的MDR-TB药物于2012年推出。“这些药物救了我的命,”亚达夫说。2018年,在她确诊近六年之后,她被治愈了。世卫组织现在建议将这两种药物作为MDR-TB的标准治疗方法,但在印度,获得这些药物仍然是一个问题。
直到2019年,该国一直依赖制药公司捐赠这些药物。如今,政府为六个月疗程的贝达喹啉支付约350美元,为德拉马尼支付1200美元。对于印度来说,这些价格太高,无法治疗所有需要治疗的人。仅在2019年,印度就有66255人被诊断出患有MDR-TB,但只有2.6%的人接受了更新的药物。
2021年,亚达夫和另一位肺结核幸存者向孟买高等法院提起诉讼,要求国家政府宣布这些药物的专利无效——这些专利在2023年后到期——允许印度制药公司生产更便宜的仿制药。由于新冠疫情而被推迟的诉讼不太可能成功:印度此前只发布过一次此类许可,用于2012年的一种抗癌药物。
亚达夫对这个案件仍然抱有希望。她仍然很快就会气喘吁吁,并且必须定期排出肺部的液体。但她从为其他患者争取权益中找到了灵感。“我想确保没有人再遭受我所遭受的痛苦,”她说。
危险的空气
儿童特别容易患上重症肺结核;他们占全球病例的11%,死亡人数的13.8%。但预防和治疗通常侧重于更可能传播疾病的成人,而儿童常常被忽视。在每年估计有20万儿童死于肺结核的病例中,90%从未被诊断或治疗。
一项南非项目由国家和市政府卫生部门与无国界医生组织合作领导,旨在保护居住在卡耶利沙和埃肖韦贫民窟的这一弱势群体成员。
护士艾薇·阿波利西在卡耶利沙未铺砌的小巷中徘徊,在用锡、木头和纸板制成的小棚屋中寻找她的病人。这里的大多数房屋都缺少正式地址、室内厕所、自来水或电力。11个或更多的家庭通常共用一个房间,几乎没有或根本没有通风。“如果一个人咳嗽,很容易感染另一个人,”她说。卡耶利沙是该国肺结核负担最重的地区之一,耐药性菌株病例激增。
阿波利西与一位医生同事一起,确保与她的肺结核患者密切接触的儿童每天服用异烟肼预防性药物至少六个月,正如世卫组织建议的那样。这种做法在富裕国家很常见,但在贫穷国家则不然。
在卡耶利沙,新冠疫情导致肺结核传播和死亡率激增。儿童待在室内,与患病的亲属共享空气。因此,该团队开始上门拜访,而不是要求被诊断出患有肺结核的成年人带他们的孩子去诊所。阿波利西检查家庭中的任何儿童是否有肺结核症状。有症状的儿童前往诊所进行检查。没有生病的孩子接受预防性治疗。有些孩子只有六周大。对于三岁以下可以吃固体食物的儿童,该团队将药物溶解在芒果酸奶中,这对他们来说是一种令人兴奋的款待。“预防儿童肺结核比观察和等待看他们是否会生病要好得多,”阿波利西说。
2020年,全球只有280万人接受了预防性药物治疗,比2019年下降了21%。哈佛医学院传染病临床医生詹妮弗·弗林说:“我们在预防儿童肺结核和耐药性肺结核方面做得远远不够,她已经在发展中国家从事肺结核工作超过二十年了。”
到目前为止,南非项目已招募了300多个家庭,并为200名儿童提供了预防性治疗,其中没有人患上该疾病。弗林说,该项目可以作为一个榜样。“如果我们想在肺结核流行方面有所作为,我们就必须关注家庭中的预防。”
监狱里的肺结核
囚犯是肺结核大流行中另一个被忽视的群体,他们经常面临意想不到的刑罚。过度拥挤、通风不良和营养不良等条件使他们容易感染该疾病。而且,由于大多数罪犯在入狱前就存在营养不良和药物滥用等先前的风险因素,他们更加脆弱。
去年8月,爱德华多·达席尔瓦是巴西西南部马托格罗索州一所监狱里的一名22岁囚犯,不幸地同时面临所有这些情况。他被锁在一扇厚厚的钢门后面,一个小洞是他唯一的窗户,达席尔瓦被发烧、咳嗽、胸痛和盗汗折磨着。其他囚犯强迫他睡在角落里冰冷的地板上,认为他感染了新冠病毒。隔离是不可能的,因为达席尔瓦与50多人共用一个只有特大号床两倍大的牢房。“我什么也做不了,只能躺下,”达席尔瓦回忆道,但牢房里的空间太小了,人们经常坐着或叠在一起睡觉。

护士艾薇·阿波利西在卡耶利沙上门拜访,治疗病人并为儿童提供预防性治疗。图片来源:乔纳森·托戈夫尼克
他没有力气走路或吃饭,两个月内体重骤降至89磅。是肺结核,而不是新冠。
这在南美洲已成为一个常见的故事。虽然肺结核在全球范围内有所下降,但在南美洲,肺结核却随着监禁人数的增加而激增。在过去的二十年里,被监禁人口增长了200%。《柳叶刀》杂志的一项研究显示,在这一群体中,肺结核病例从2011年到2017年增加了一倍多。巴西占这一增长的近一半。马托格罗索州联邦大学流行病学家胡利奥·克罗达共同撰写的一项研究表明,巴西入狱人员的感染率大致处于平均水平,但他们每监禁一年,风险就会增加25%。克罗达说:“监狱是肺结核的放大器。”“但不幸的是,社会上大多数人并不关心监狱里发生的事情。”
他们可能不在乎,但监狱的墙壁不足以将肺结核关在里面。这种疾病在囚犯、访客和工作人员之间传播。为了追踪感染路径,克罗达和他的同事比较了从囚犯和最近获释的罪犯身上采集的肺结核细菌的基因组。在马托格罗索州,他们确定了至少18条传染链,囚犯和前罪犯通过这些传染链将肺结核传播给他人。在一个由320例从未被监禁的人组成的样本中,一半人与囚犯有直接联系。由于肺结核可以保持休眠状态,研究人员发现,囚犯可能在获释后长达七年的时间内发病并具有传染性。
克罗达和他的同事正在制定一项阻止这种传播的策略,在马托格罗索州的三所主要巴西监狱进行大规模筛查。自2017年以来,他们每九个月使用标准痰液检查和评估胸部X光片的人工智能软件对7000多名囚犯进行了肺结核检测。
当达席尔瓦被诊断出患有晚期肺结核时,他很害怕。他的父亲曾在监狱里患过肺结核,但从未得到适当的治疗,因此他没有意识到这种疾病是可以治愈的。经过咨询和治疗,他的信心增强了。“我感到医疗团队关心我,他们告诉我我会痊愈的,”达席尔瓦说。“所以我服用了药物。”
肺结核在监狱中传播迅速,但由于监狱工作人员确保治疗依从性,因此在监狱中也更容易控制。“牢房里的每个人都互相帮助,以维持治疗,”该项目的护士安德里亚·桑托斯说。这项干预措施使马托格罗索州一所监狱的肺结核病例减少了一半。克罗达和他的合作者设计的预测模型表明,在监狱中进行大规模筛查可以将周围社区的肺结核患病率降低近20%。
经过六个月的治疗,达席尔瓦痊愈了。他的体重恢复正常,并说他感觉良好。但他是一个例外。监狱肺结核大规模筛查项目很少见,因为人们普遍未能认识到监狱在该疾病中的作用。世卫组织没有保存任何囚犯肺结核病例的官方记录,也没有将他们列为风险群体。克罗达说:“如果我们不解决这个人群的问题,我们就无法降低肺结核的发病率,尤其是在南美洲。”
对抗社会疾病
新冠疫情放大了公共卫生领域的一个重要教训:战胜一种疾病需要多种联合努力。“我们从新冠疫情中了解到,口罩是好的,但还不够。隔离是好的,但还不够。疫苗是好的,但也还不够,”派伊说。“现在是用肺结核做同样事情的时候了。”
应对肺结核的综合方法需要投资于筛查、预防性治疗和更好的药物,但最重要的是要与贫困作斗争。全民医疗保健和收入增加与肺结核发病率下降直接相关。派伊指出,为了取得真正的进展,政府和公共卫生组织必须解决该疾病的社会方面问题,如耻辱感、拥挤的居住条件、营养不良和治疗的经济负担。“如果我们只关注肺结核的生物医学方面,我们可以取得一些进展,但我们永远无法控制这种流行病,”他补充说。“如果不解决不平等问题,就无法真正解决肺结核问题。”
