长期以来,关于如何诊断和治疗前列腺癌一直存在争议和不确定性。前列腺特异性抗原(PSA)检测就是一个典型的例子,这是一种血液检测,可以检测出一种指示癌症的蛋白质,即使患者没有任何症状。自20世纪90年代初推出以来,PSA检测被广泛采用——美国每年进行数百万次检测。然而,在2012年,一个政府工作组指出,这种检测可能导致对可能对患者几乎没有危险的癌症进行过度治疗,因此最好置之不理。
虽然关于PSA检测的赞成和反对意见仍在来回摇摆,但该领域已经更好地掌握了是什么导致某些前列腺癌快速生长,这些见解为改善各个阶段疾病患者的预后铺平了道路,即使对于最晚期的病例也是如此。今天的前列腺癌专家可以使用更强大的治疗工具,并且可以判断何时可以安全地推迟治疗措施。
这些进展的重要性怎么强调都不为过。前列腺癌仍然是最普遍的恶性肿瘤之一。除了某些皮肤癌,前列腺癌是美国男性中最常见的癌症。今年美国将有近27万人被诊断出患有前列腺癌,它是全球第四大常见癌症。幸运的是,绝大多数患者在确诊后将存活多年,并且更有可能死于与前列腺肿瘤无关的原因。
支持科学新闻报道
如果您喜欢这篇文章,请考虑通过以下方式支持我们屡获殊荣的新闻报道 订阅。通过购买订阅,您正在帮助确保有关当今塑造我们世界的发现和思想的具有影响力的故事的未来。
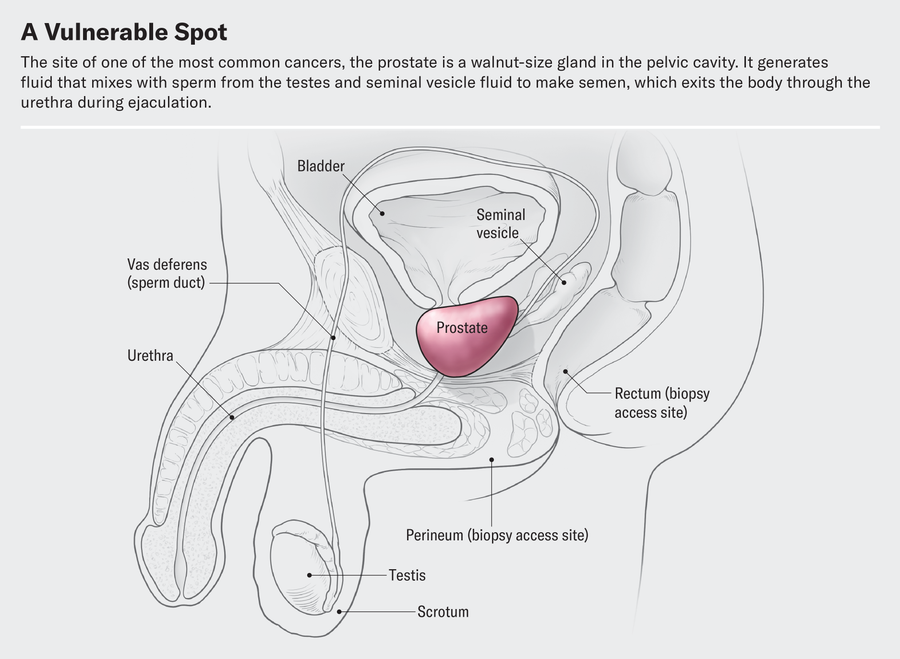
从最基本的层面来看,前列腺癌是发生在负责产生液体的前列腺中的恶性肿瘤,这种液体与睾丸的精子混合形成精液。前列腺位于直肠前方、膀胱下方和阴茎上方,腺体中的癌症有四个主要阶段。
早期,局限性肿瘤没有证据表明已扩散到前列腺以外。第二种“区域性晚期”疾病形式仍然靠近前列腺。然后是转移性前列腺癌,它从腺体扩散到身体的其他部位。这类肿瘤的治疗受益于改进的诊断影像学检查。事实上,通过这些检查,癌症专家已经将第四类前列腺癌定义为寡转移性前列腺癌,这是一种介于局限性前列腺癌和更广泛扩散的转移性疾病之间的疾病阶段。过去10年的重大发现已经改变了我们应对每种类型前列腺癌的方式,这些进展很可能在未来几十年内继续下去。
对于局限性癌症患者,首要的治疗步骤是风险分层。通过这个过程,医生评估癌症通过局部治疗(通常是手术或放疗)被消除或治愈的可能性,以及如果确实消退,复发的可能性。医生根据PSA结果、前列腺的体格检查以及对活检肿瘤细胞的检查来确定风险。
对于PSA水平升高的患者,正确的治疗方案仍在不断修订。直到五到七年前,医生通过触摸患者的前列腺来评估PSA高的人是否存在潜在的癌性异常。通常,下一步将是针刺活检——一种不舒服的手术,医生通过直肠获取前列腺组织样本。
但是,我们现在有一种通过会阴进行活检的方法——会阴是阴囊后部和肛门直肠区域之间的区域。由于技术改进,可以在门诊进行,无需全身麻醉或镇静。该技术降低了患者感染和对抗生素的需求风险,因为它不会破坏直肠中的细菌菌群。在最近的一项研究中,研究人员比较了接受经直肠活检并接受抗生素治疗的患者与接受经会阴活检且接受极少或不接受抗生素治疗的患者的结局。他们发现这两种方法在感染并发症方面具有可比性。
更令人兴奋的是完全消除活检的可能性。当患者的PSA值异常,但直肠检查没有明显的癌性沉积物证据时,医生现在可以使用磁共振成像(MRI)来观察前列腺和周围组织。MRI扫描最适合识别临床上显著的癌症——那些如果不治疗或不诊断,最终可能会扩散的癌症。MRI还可以发现更广泛的癌症扩散或位于不寻常位置的肿瘤,例如前列腺前部。
大卫·切尼
MRI程序的另一个好处是它们识别出较少的临床上不重要的癌症——那些不太可能引起问题并且最好置之不理的癌症。在这种情况下,未能检测到某些癌症是一件好事,因为它使人们免于不必要的治疗。在美国的一些医疗中心和欧洲的许多医疗中心,只有当MRI扫描确实显示出临床意义的证据时,医生才会进行活检。比较两种诊断方法的研究——对所有PSA水平升高的患者进行常规活检与基于异常MRI结果进行活检——发现它们在检测临床上显著的癌症方面同样有效。
一旦患者被诊断出患有前列腺癌,接下来会发生什么?几十年来,关于治疗的争论与关于诊断的争论一样激烈。幸运的是,来自英国的新研究提供了一些明确性。那里的研究人员研究了几千名PSA水平升高且前列腺活检显示癌症的人。这些患者被随机分配接受手术切除癌性腺体、放射治疗或根本不进行积极治疗。在15年的全面随访结束时,每个组约有3%的患者死于前列腺癌,每个组近20%的患者死于无关的原因。
根据这项研究和其他研究的结果,现在更多的人在确诊前列腺癌后被提供“积极监测”,其中治疗被延迟或完全避免。对未接受手术或放疗的患者进行仔细监测变得越来越普遍;现在甚至扩展到那些肿瘤更令人担忧的患者。监测包括一系列措施:每三到六个月进行一次PSA检测,前列腺的体格检查以及患者尿路症状的评估。这些检查之后是间隔时间越来越长的重复活检,只要没有明显的病理变化。
如果癌症被确定为具有中等或高风险特征,医生需要跟踪其进展,通常使用放射性药物进行骨扫描,并使用腹盆部计算机断层扫描(CT)扫描,这可能显示前列腺癌最常转移的区域的任何扩散。不幸的是,这些技术不够敏感,无法可靠地检测直径小于一厘米的结构中的癌症,例如淋巴结。因此,小区域的转移性疾病可能无法被检测到。这些病例被称为“分期不足”。
现在可以通过更精确的诊断测试来研究分期不足。通常,分期不足的患者在癌症通过排尿问题或疼痛等症状变得可检测到之前不会接受治疗。然后,该疾病可能需要强化治疗,并且长期缓解的机会较小。一种可以帮助解决分期不足的技术是先进的扫描,它将放射诊断正电子发射断层扫描(PET)与CT结合在一起。
这些扫描可以检测前列腺癌细胞中常见的分子,例如前列腺特异性膜抗原(PSMA)。如果在前列腺外存在PSMA,例如在盆腔淋巴结中,则可以识别受影响的区域,并且可以制定有针对性的放射治疗或手术切除计划。
让我们考虑一下PET-CT扫描如何在临床实践中使用。我的一个病人,一位68岁的男性,被诊断出患有局限性但具有高风险特征的前列腺癌。传统的诊断性骨扫描和CT扫描未显示任何癌症扩散到前列腺以外的证据。然而,PSMA的PET-CT扫描确实显示盆腔明确区域存在几个小的癌细胞沉积物,表明癌症已扩散到淋巴结。这一发现促使治疗包括前列腺和癌性淋巴结的放射治疗,以及雄激素剥夺疗法(ADT),这是一种降低睾酮水平的治疗方法,睾酮是使前列腺癌生长和进展的激素。
更精确地识别少量局限于盆腔淋巴结的肿瘤沉积物——诊断为寡转移性前列腺癌——使肿瘤学中的一项旧技术——转移导向疗法(MDT)有了新的用途,该疗法通过放射线靶向含有癌症的淋巴结或骨区域。有时,手术切除异常淋巴结也可能纳入MDT。最近发表的关于MDT与常规治疗联合使用的研究表明,在某些情况下,长期缓解持续到多年的随访。直到最近,对于前列腺癌已扩散到淋巴结的人来说,这种情况还是不可想象的。我的病人接受了PSMA扫描和MDT,以及相对较短的ADT疗程。他目前没有癌症。
精确识别小的转移性沉积物还有其他积极的好处。几十年来,ADT一直是治疗多种形式前列腺癌的主要方法。患者必须持续治疗多年,有时甚至终生。ADT的副作用类似于更年期期间的副作用。事实上,“男性更年期”是概括ADT影响的术语。睾酮水平降低伴随着多种症状,包括但不限于性欲丧失、勃起功能障碍、体重增加、潮热、骨质流失、认知障碍、情绪变化、精力减退以及原有心脏和血管问题的恶化。
针对寡转移性前列腺癌的MDT研究提出了一个问题,即对于原本需要ADT的患者,是否可以延迟、缩短ADT的持续时间甚至省略ADT。通过战略性地部署传统的局部治疗形式——通常是手术切除前列腺或放射治疗——并为寡转移性疾病添加MDT,医生可以显着缩短ADT的持续时间,甚至可能消除ADT。这种方法在五年前是难以想象的。更长期的随访研究将帮助科学家确定以这种方式诊断出的一些人是否可以进入长期缓解期。
对于已扩散到身体其他部位的晚期前列腺癌,ADT一直是主要的治疗方法。历史上,医生通常建议手术切除睾丸(睾酮的主要来源)或使用其他激素来阻止睾酮的产生和作用。在20世纪80年代中期,我参与了称为促黄体激素释放激素类似物的药物研究,这些药物通过关闭大脑中指示睾丸产生睾酮的信号来降低睾酮水平。今天,已经添加了更新的药物,可以进一步降低和阻止睾酮的作用。
晚期前列腺癌治疗的目标是消除睾酮的多种来源。如前所述,体内睾酮主要来自睾丸;肾上腺也产生少量。但是前列腺癌细胞可以进化为产生自己的雄激素。睾酮及其活性形式二氢睾酮(DHT)穿过前列腺癌细胞膜,并与细胞液体内部的细胞质中的雄激素受体相互作用。然后,受体将DHT转运到细胞核,在那里它指示癌细胞生长、复制和扩散。
传统的ADT对肾上腺产生的睾酮或产生雄激素的前列腺癌细胞几乎没有影响,并且它不会阻止雄激素受体的活性。但是,新的ADT方法可能会解决这些缺点。影响所有这些过程的药物组合已显着提高了转移性前列腺癌患者的生存率——更重要的是,患者能够耐受这些更强化治疗方案。
新的治疗标准不是仅使用一种药物来降低睾酮,而是处方两种甚至三种药物的组合。除了传统的ADT之外,还有一些药物,例如多西他赛(一种化疗药物)和其他新药,可以阻止肾上腺或癌细胞产生睾酮,或者通过干扰雄激素受体的活性来阻止睾酮的作用。所有这些药物组合都显着提高了生存率。
另一种晚期疾病疗法涉及识别表达PSMA的癌细胞,这些细胞可以用旨在输送放射性炸弹的药物靶向。可注射的放射性药物可以选择性地输送到这些细胞,而健康细胞基本上不受影响。这种疗法,镥-177-PSMA-617(以Pluvicto为商品名销售),已获得美国食品和药物管理局的批准,用于治疗对其他形式的ADT和化疗产生耐药性的前列腺癌。它很可能成为甚至更早期前列腺癌的重要疗法。
患者和癌症的遗传学和基因组检测也有助于改善症状和延长生存期的探索。已知会增加乳腺癌和卵巢癌风险的一些基因突变也与前列腺癌风险升高有关。对这种突变的检测正变得越来越普遍,并且具有这些突变的患者可以使用特定的疗法进行治疗,这些疗法可以阻止其有害影响,从而带来更好的结果。
对突变类型的理解也至关重要——对于患者及其家人而言。种系突变是从患者的生物父母那里遗传的,存在于身体的每个细胞中。这些突变可以传递给患者的子女。相比之下,体细胞突变不是遗传的,而是在癌症本身中发展出来的。专门用于纠正种系或体细胞突变影响的靶向疗法已显着提高了患者的寿命。一些最常见的癌症突变——无论是体细胞突变还是种系突变——都是BRCA基因中的突变,这些基因与早发性乳腺癌和卵巢癌有关。
当研究人员研究具有BRCA突变的家族的癌症时,他们发现了许多前列腺癌病例。这一发现导致发现BRCA突变出现在这些家庭的男性和女性中。这些突变改变了DNA修复的方式,引入了可能导致癌症形成的缺陷。现在已经开发出治疗与BRCA突变相关的癌症的药物。几种此类药物——一类称为聚(ADP-核糖)聚合酶(PARP)抑制剂的药物——最近已获得FDA批准,可用于治疗具有这些突变的人。这项研究导致对前列腺癌患者进行更广泛的基因检测,并在发现种系突变时,进行家庭遗传咨询。
所有这些进展都发生在过去十年中——在癌症肿瘤学的背景下,这是一个非常短的时间间隔。目前早期前列腺癌的选择使医生和患者能够更轻松地做出保守的选择,而不是立即进行具有负面副作用的干预。对于初次诊断时癌症晚期或进展并变为转移性的患者,寡转移瘤的治疗现在通常会导致长期缓解,并且需要的具有有害全身副作用的治疗更少。对于那些患有更广泛转移性疾病的患者,现在可以通过基于对疾病生物学更好理解的改进疗法来控制其癌症。这些新策略已开始将这种曾经迅速致命的疾病转变为人们可以长期甚至在其整个预期寿命内与之共存的慢性病。