编者注(2021年12月21日):本文在关于医疗保健公平的特别系列中展出,该系列由武田制药的支持得以实现。本文独立发表,未接受赞助。
令人羞愧的秘密已经公开:尽管全球孕产妇死亡人数在近几十年有所下降,但美国的情况却在上升。自1987年以来,美国的孕产妇死亡率翻了一番。现在每年大约发生800例孕产妇死亡事件。从数据中得出的最引人注目的结论之一是种族差异:黑人妇女死于妊娠相关疾病(如心脏问题和出血)的可能性是白人妇女的三到四倍,并且首当其冲地承受着严重并发症的打击。无论收入、教育程度或地理位置如何,所有黑人妇女都同样面临这种风险。换句话说,通常在怀孕期间保护人们的因素对黑人妇女不起保护作用。
幸运的是,大多数死亡被认为是可预防的,因此可以做更多的事情来阻止它们。首先,从医生到媒体再到公众,每个人都需要停止责备妇女为自己的死亡负责。相反,我们应该专注于更好地理解潜在的促成因素。这些因素包括缺乏数据;不教育患者关于体征和症状的知识——以及不相信她们的诉说;医疗保健提供者犯的错误;以及不同医疗保健团队之间沟通不畅。最后,研究表明,诸如更广泛地获得助产服务、团体产前护理以及社会和导乐支持等干预措施在改善孕产妇健康结果方面是有效的。
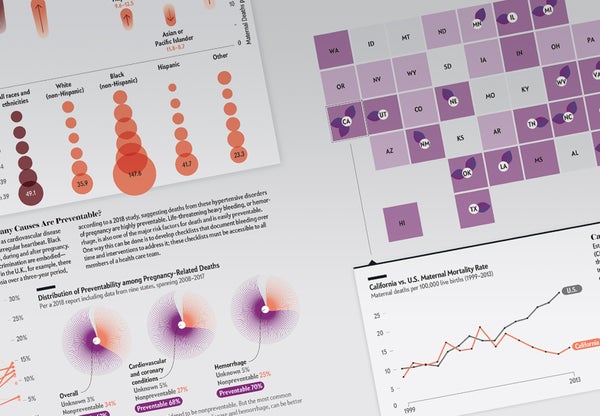
进展缓慢且不均衡。例如,由于护理标准化工具包,一些州的出血死亡人数减少了一半。加利福尼亚州在寻求了解孕产妇死亡的根本原因方面处于领先地位。尽管如此,结构性种族主义正被证明是一种顽固的力量。
美国是一个异类
美国孕产妇死亡率(MMR)居高不下,通常归咎于母亲的健康状况不佳,但与其他富裕国家的比较驳斥了这一论点。MMR——此处使用世界卫生组织(WHO)和健康指标与评估研究所(IHME)的两种估计值显示——在心血管疾病、肥胖症、糖尿病和其他妊娠期间疾病发病率同样增加的国家中并未上升。因此,一定有不同的因素导致了美国 MMR 的上升。《妇产科》杂志 2018 年发表的一篇论文总结道:“近年来美国孕产妇死亡率的上升反映了重大的社会和医疗挑战,并且与非西班牙裔黑人人口缺乏医疗保健密切相关。”
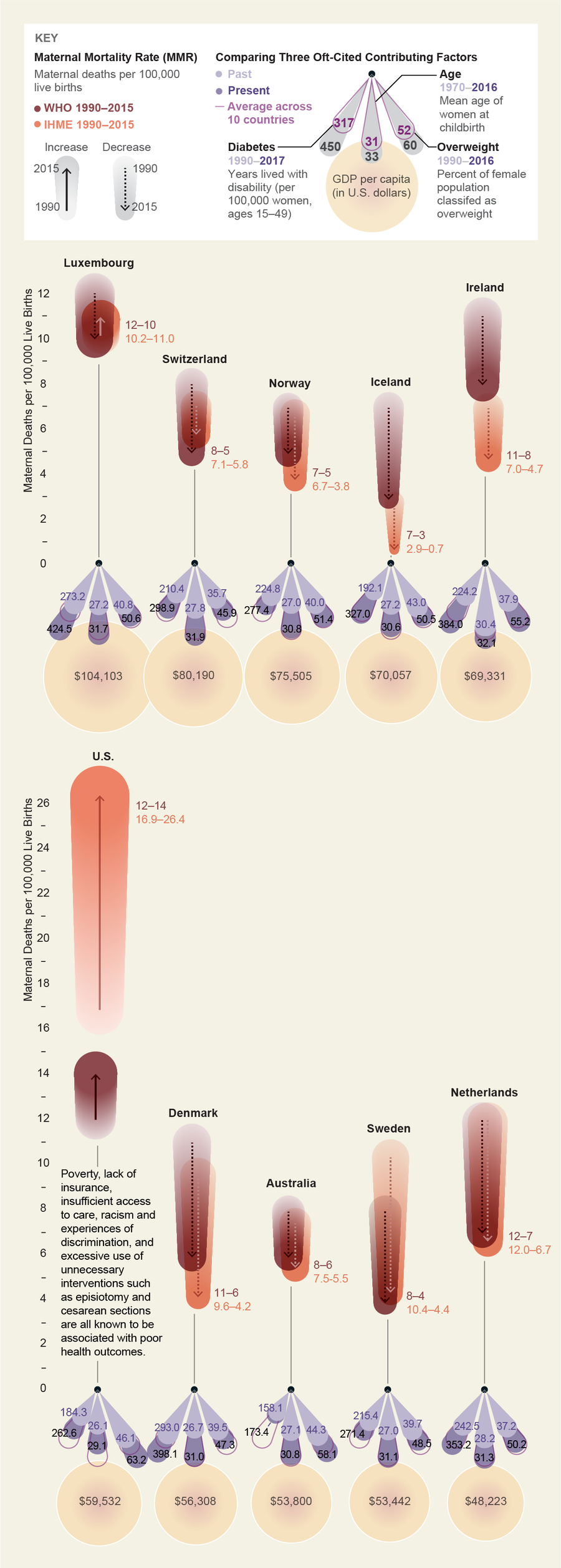
来源:瓦伦蒂娜·德菲利波;资料来源:全球健康观察站数据存储库,世界卫生组织(WHO MMR 数据);《1990-2015 年孕产妇死亡率表》,载于 2015 年全球疾病负担研究。《全球疾病负担合作网络》。健康指标与评估研究所,2016 年(IHME MMR 数据);IHME(糖尿病);经济合作与发展组织(年龄);世界卫生组织(体重);世界银行(GDP)
美国的孕产妇死亡率数据是一团不可靠的乱麻
尽管数字听起来很糟糕,但美国的 MMR 仍被广泛认为是低估的。这是因为计算妊娠相关死亡人数使用了不同的方法,并且报告不一致。例如,世界卫生组织将孕产妇死亡定义为妇女在怀孕期间或妊娠结束后 42 天内死亡。但疾病控制与预防中心将孕产妇死亡率定义为“妇女在怀孕期间或妊娠结束后一年内死亡”。两种定义都不包括意外或偶发性的死亡原因。孕产妇死亡率的时间范围差异在州一级变得更加复杂,因为死亡证明的数据收集因对死亡原因和时间的不同定义而无法比较。各州可以通过建立标准化的孕产妇死亡审查委员会来解决这个问题,该委员会全面评估每例孕产妇死亡,并讨论导致该结果的因素。
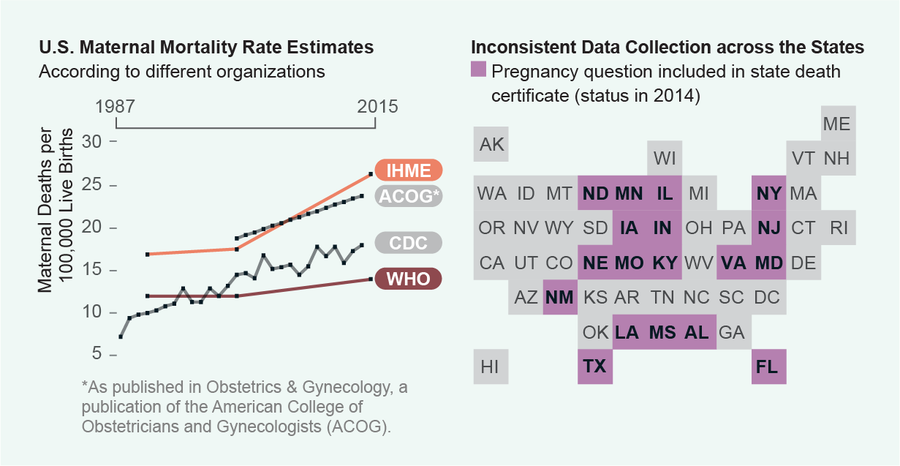
来源:瓦伦蒂娜·德菲利波;资料来源:Marian MacDorman 等人在《Obstetrics & Gynecology》杂志 2016 年 9 月第 128 卷第 3 期发表的“美国孕产妇死亡率近期上升:从测量问题中理清趋势”
谁在死亡?
责备妇女为自己的死亡负责是很常见的。许多科学出版物都引用说,妇女怀孕时的年龄越来越大(称为高龄产妇或老年妊娠),病情越来越严重(患有高血压、糖尿病或其他慢性疾病)并且越来越胖(即肥胖)。但即使在控制了年龄、慢性疾病和肥胖症的研究中,美国的 MMR 仍然远远超过了类似富裕国家的比率。在 2016 年一份调查各州妊娠相关死亡差异的报告中,作者写道,“显然可以获得优质护理,但并非所有人都能获得。”
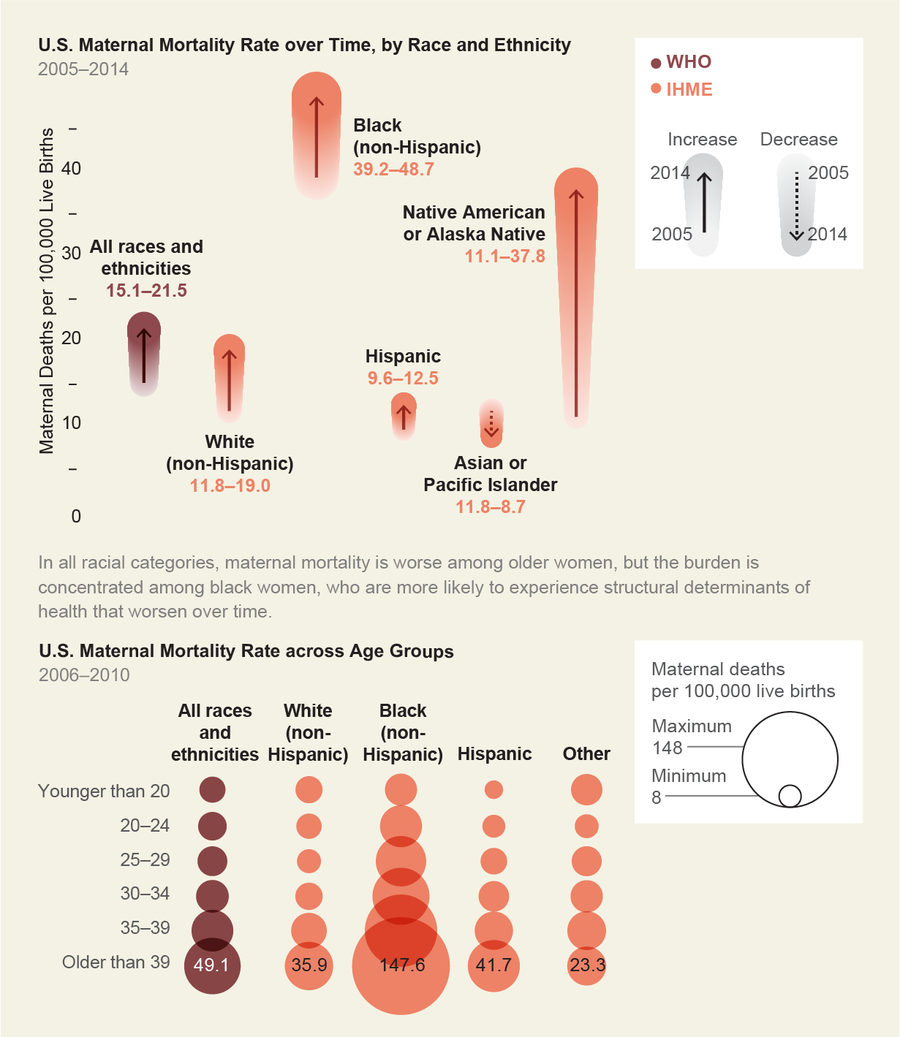
来源:瓦伦蒂娜·德菲利波;资料来源:Amirhossein Moaddab 等人在《Obstetrics & Gynecology》杂志 2018 年 4 月第 131 卷第 4 期发表的“2005-2014 年美国医疗保健差距与妊娠相关死亡率”(种族和民族);Andreea A. Creanga 等人在《Obstetrics & Gynecology》杂志 2015 年 1 月第 12 卷第 1 期发表的“2006-2010 年美国妊娠相关死亡率”;Joyce A. Martin 等人在国家卫生统计中心《National Vital Statistics Reports》中发表的“出生:最终数据”报告,涵盖 2006-2010 年(年龄)
母亲为何死亡——以及有多少原因是可预防的?
妊娠会加剧现有的临床疾病,例如心血管疾病(包括高血压)、心脏肥大和心律不齐。黑人妇女在妊娠前、妊娠期间和妊娠后更有可能患上这些疾病。慢性毒性压力——歧视经历的体现方式——已被证明会使这些疾病恶化。但例如,根据 2018 年的一项研究,在英国,三年期间仅发生了两例先兆子痫和子痫死亡事件,这表明这些妊娠期高血压疾病导致的死亡是高度可预防的。危及生命的严重出血,或出血,也是死亡的主要风险因素之一,而且也很容易预防。做到这一点的一种方法是制定清单,记录随时间推移的出血情况以及解决出血问题的干预措施;这些清单必须对医疗保健团队的所有成员开放。
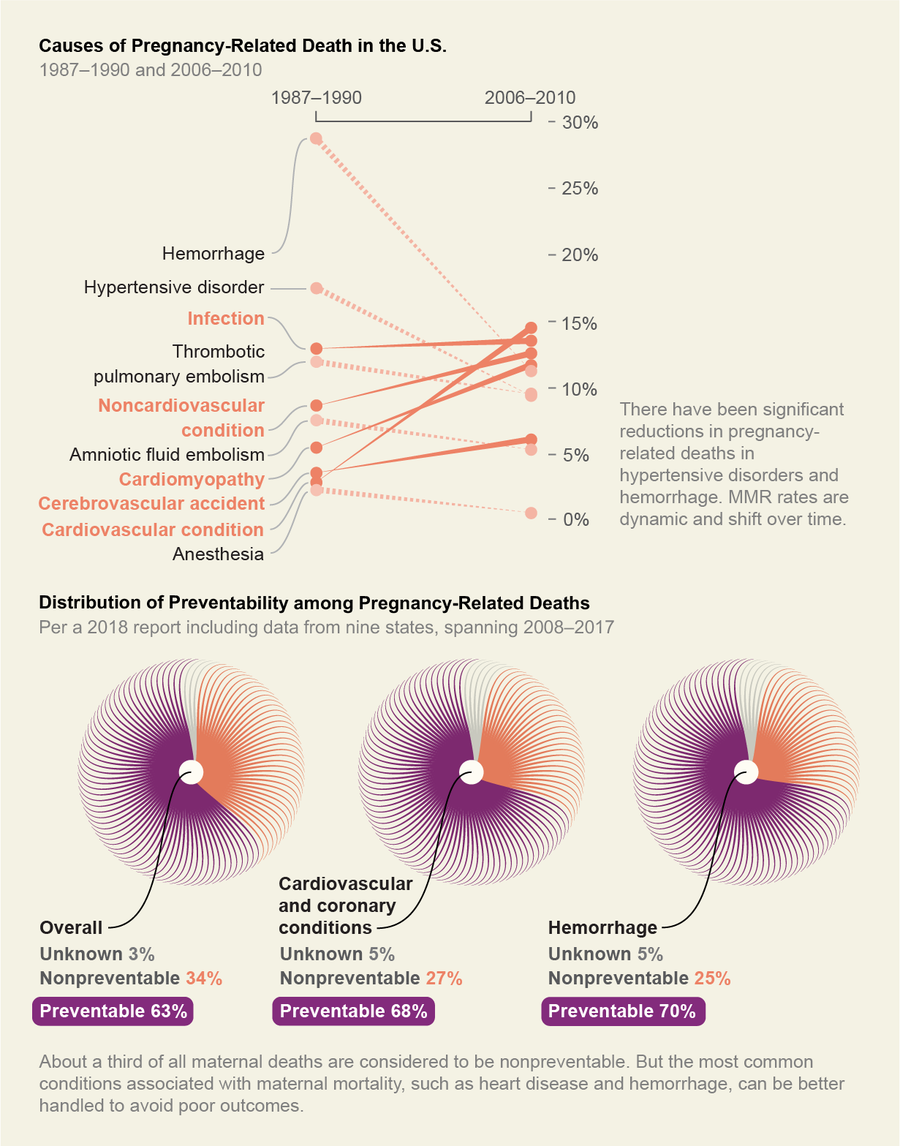
来源:瓦伦蒂娜·德菲利波;资料来源:九个孕产妇死亡审查委员会的报告。 建立美国审查和预防孕产妇死亡的能力,2018 年
美国如何解决这个问题——或者没有解决
包括世界卫生组织在内的几个团体呼吁采取更尊重孕产妇护理的方式。医疗保健队伍的多样化将有助于实现这一点,以便临床团队能够反映他们所服务的群体。这也意味着患者及其医疗保健团队之间更好地沟通知识。一个包含这些特点的项目称为孕产妇健康创新联盟(AIM)。AIM 由联邦孕产妇和儿童健康局资助,是一个旨在促进一致和安全孕产妇护理的全国性联盟。它的最初目标是在 2014 年至 2018 年期间将孕产妇死亡人数减少 1000 例,并将严重孕产妇发病率减少 10 万例。许多州目前正在参与。AIM 涉及的努力包括以医院为基础的干预措施,即从产科医生到急诊室工作人员的医疗保健团队进行紧急情况模拟演练。该联盟还倡导增加获得导乐和助产士服务的机会,以及恢复正常的生理分娩——即不将分娩视为需要管理的疾病。
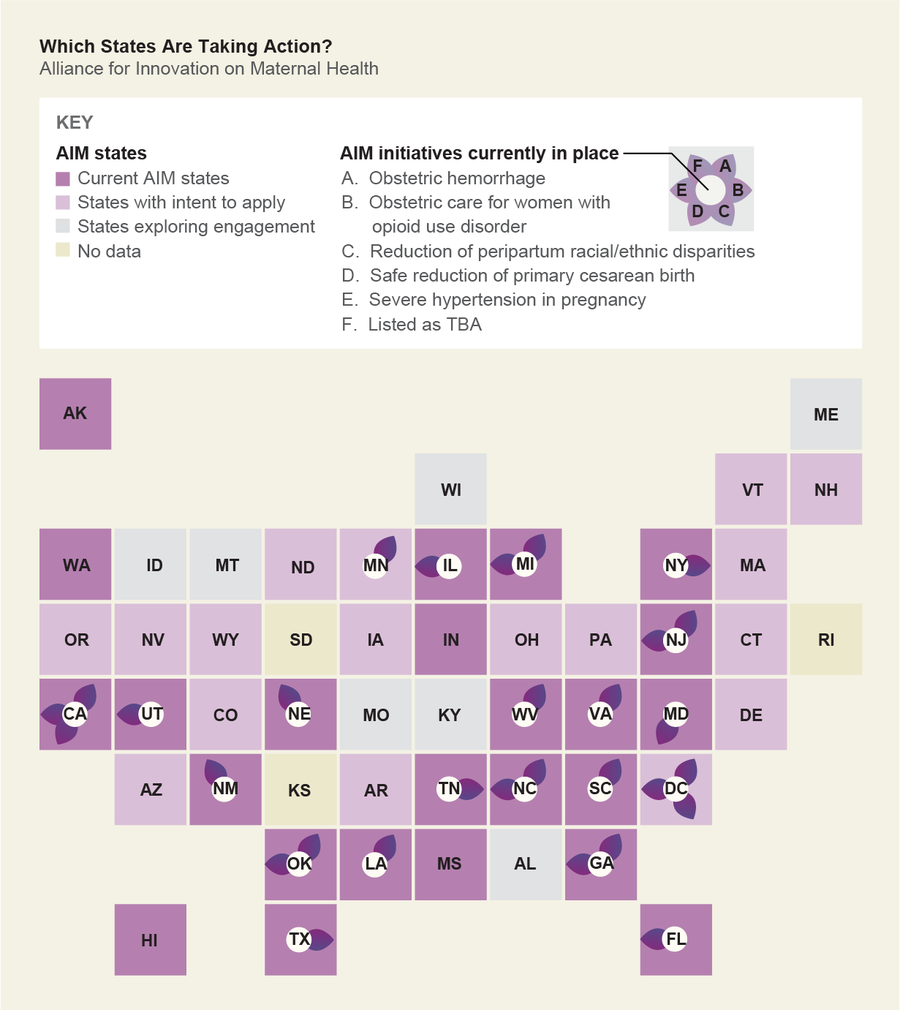
来源:瓦伦蒂娜·德菲利波;资料来源:州孕产妇死亡审查委员会、PQC 和 AIM。《美国妇产科医师学会》,2019 年 3 月(州);孕产妇健康创新联盟(倡议)
加利福尼亚州引领方向
加利福尼亚州孕产妇质量护理合作组织(CMQCC)成立于 2006 年,旨在利用数据驱动的方法来了解孕产妇死亡的根本原因。他们的一些策略包括分发通俗易懂的工具包、进行模拟急救、改进医院环境的质量以及培训员工进行更协作的工作。尽管加利福尼亚州孕产妇总体死亡率显著下降,但种族差异仍然显著,并且与国家数据集中的人口统计数据相符。让黑人妇女在分娩前、分娩期间和分娩后活下来是创新型医院种族平等试点项目——SACRED Birth 研究的重点,该研究由加利福尼亚大学旧金山分校产科副教授 Karen A. Scott 于 2020 年启动。这项以社区为中心的研究由黑人妇女和社区组织共同领导,为实现生育公平和正义提供了重要的见解。数据收集于 2021 年初结束。
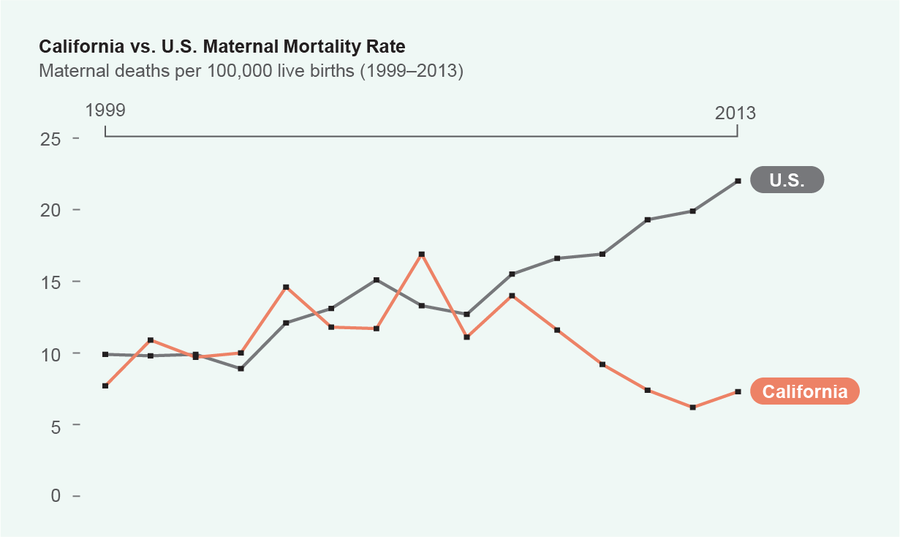
来源:瓦伦蒂娜·德菲利波;资料来源:加利福尼亚州妊娠相关死亡审查,加利福尼亚州孕产妇质量护理合作组织,基于加利福尼亚州出生和死亡统计主文件(1999-2013 年),加利福尼亚州公共卫生部的数据