印度孟买—几周前的一个细雨蒙蒙的星期一下午,在孟买的P. D. Hinduja医院(一家私立非营利机构,每年为约35万人提供服务)的走廊里,病人挤在一扇门前。喧闹的声音持续不断,病人和护士不得不互相推搡才能穿过这扇通往肺病专家扎里尔·乌德瓦迪亚办公室的门。墙壁干净洁白,空气中弥漫着消毒液的刺鼻气味。
靠着其中一面白墙,一位满脸胡茬的老人,鼻子里插着呼吸管,呻吟着躺在担架上。附近,一位焦虑的大学生父亲紧紧抓住一叠处方,试图引起乌德瓦迪亚的一位助理医生的注意。有几个家庭跋涉数千公里来到这里。许多病人,像来自中部中央邦的19岁工程系学生妮莎一样,都患有肺结核(TB)。妮莎要求隐瞒她的真名,她已经因肺部问题接受治疗一年多,才得知不准确的诊断和处方错误使疾病变得更加严重,而不是治愈。“我的医生一直在换药,”妮莎说。她穿着牛仔裤和印花衬衫,戴着黑色巴迪·霍利式的粗框眼镜,说话声音开朗乐观,尽管与肺结核的斗争使她瘦得像厌食症患者一样。
通过使妮莎的肺结核暴露于各种药物但未将其消灭,她的医生只是使其变得更强,乌德瓦迪亚医生(首先发现细菌中存在极端耐药性的人)和其他健康专家表示,这个问题在印度正变得越来越普遍。诊断实验室太少,训练有素的医务人员太少,以及成千上万的感染者生活在拥挤、不卫生的环境中,这些因素使印度成为世界上最大的耐药性结核病流行地。每年有超过200万印度人患上这种高度传染性疾病,平均每两分钟就有一人死亡。据世界卫生组织称,这些人中约有6.2万人患有至少对四种药物免疫的肺结核,多达1.5万人可能患有一种更危险的类型,称为“广泛耐药性”结核病,这种结核病几乎可以抵抗医疗武器库中的每一种抗生素。
支持科学新闻报道
如果您喜欢这篇文章,请考虑通过以下方式支持我们屡获殊荣的新闻报道: 订阅。通过购买订阅,您将帮助确保有关当今世界塑造的发现和想法的具有影响力的故事的未来。
现在,难以杀灭的肺结核不再仅仅是印度的噩梦。今年6月,美国卫生当局证实,一名印度病人将这种极端的感染形式(称为XDR-TB)跨越重洋带到了芝加哥。该病人从那里开车去看望远在田纳西州和密苏里州的亲戚。几个州的卫生官员正在追踪与该病人(目前已被隔离并在马里兰州国家卫生研究院接受治疗)有过长时间接触的每个人。这种疾病只有30%的患者可以治愈,有时需要手术切除肺部感染部分。尽管肺结核的感染速度缓慢使得爆发性流行病不太可能发生,但芝加哥事件表明,这种疾病很容易成为全球出口产品。
然而,孟买医学研究基金会主任内吉斯·米斯特里说,直到最近,印度公共卫生官员仍然不愿承认存在问题。“他们总是试图否认它[存在],”她说。(印度修订后的国家结核病控制计划(RNTCP)负责人和孟买主要的结核病控制官员(他们都是新上任)均未回复《大众科学》的采访请求。)
抵抗治疗
肺结核通常侵袭肺部,但也可能在骨骼、胃甚至生殖器中发展。与只能通过直接接触感染者体液传播的埃博拉病毒不同,肺结核可以通过咳嗽传播,通过感染者的飞沫在空气中传播,尽管专家表示,它比流感或水痘等病毒更难感染。(然而,2013年,《大众科学》报道称,一些肺结核菌株可能变得更具毒性。)肺结核肺部感染的典型症状包括发烧、盗汗和慢性、干咳。
对于普通感染,世界卫生组织规定的治疗方案包括长期使用抗生素混合物治疗:两个月的利福平、异烟肼、吡嗪酰胺和乙胺丁醇疗程,然后是单独使用异烟肼和利福平的四个月疗程。但是,如果患者未能完成治疗,或者她体内的结核杆菌已经对其中一种抗生素产生免疫力,那么一些细菌就会存活下来、适应并变得更强。一些更顽强的生物体可以存活下来,并将耐药性特征传递给它们的后代,然后这些特征会传播到更广泛的后代群体。这意味着,在第一个疗程中杀死所有细菌,并追踪并杀死所有抵抗者至关重要。
世界卫生组织将耐药性结核病定义为对用于治疗该疾病的一线药物之一免疫的细菌菌株。多药耐药性结核病(MDR-TB)对两种最有效的药物异烟肼和利福平没有反应。最后,广泛耐药性结核病(XDR-TB)对这两种药物以及任何氟喹诺酮类药物和至少三种可注射的二线药物(卷曲霉素、卡那霉素和阿米卡星)中的一种具有耐药性。
在妮莎的案例中,她的医生从未对她进行耐药性测试,因此她接受了超过一年的化合物治疗,注定要失败。结果,她遭受了抗生素的副作用——包括听力丧失和关节疼痛,以至于她无法下床——但没有被治愈。更糟糕的是,她的感染变得更严重。
像乌德瓦迪亚这样的结核病专家担心的是,印度一直在以这种方式制造数千名妮莎。尽管印度已经开始应对这个问题,但反应太小且太慢。乌德瓦迪亚身材苗条、一丝不苟,鼻子高挺,一头浓密的黑发,看起来并不像危言耸听者。他穿着符合传统的细条纹衬衫和红色领带,对妮莎进行简短的检查。但米斯特里和其他来自非政府组织的卫生专家表示,他对令人震惊的耐药性疾病菌株的最初识别,以及他持续向医学界施压以采取行动,是印度否认文化开始出现裂痕的最大原因之一。
该国的耐药性问题之所以出现,具有讽刺意味的是,因为印度在对抗非耐药性疾病方面取得了巨大进步。从1990年代开始,印度采用了一项由世界卫生组织开发的名为“直接观察治疗,短期疗程”或DOTS的计划。该计划旨在确保发展中国家受教育程度较低的患者正确完成为期六个月的一线肺结核治疗。通过庞大的志愿者“DOT提供者”网络,RNTCP已设法将免费治疗分发到该国最偏远的角落,最近的医院距离那里数百公里。它在2010年将新病例的检出率提高到70%以上,今年的目标是90%。根据RNTCP文件,它已对确诊患者实现了88%的治疗成功率。
然而,在其他方面,印度的表现不尽如人意。尽管自2000年以来公共卫生支出稳步增长,但联邦政府的份额仍然低于每人5美元,这是一个极低的水平。** 因此,该国每1000人中医生人数不足一人,而且更严重的是,能够进行结核病耐药性测试的实验室短缺。DOTS不能替代检测基础设施。早在2008年,只有不到1%的高危患者接受了检测,以查看他们是否对各种抗结核药物敏感。私立医院的医生使用以假阳性而闻名的血液检测来筛查肺结核。* 这些错误仅仅意味着一线抗生素被过度使用,而过度使用是产生耐药性的经典处方。
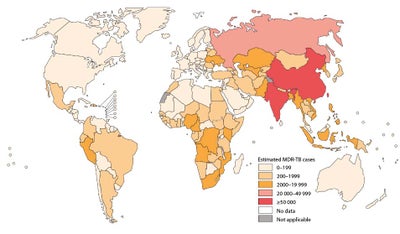
2013年已知肺结核患者中估计的多药耐药性肺结核病例数。来源:世界卫生组织
2011年12月,乌德瓦迪亚认为他看得够多了。Hinduja的实验室(印度为数不多的配备药物敏感性测试设备的实验室之一)确定了第四名感染肺结核的患者,该患者对医院拥有的所有12种一线、二线和最后手段药物都无效。他匆匆给医学杂志《临床传染病》写了一份两页的便条,宣布爆发了他称之为“完全耐药性肺结核”的疾病。
意大利科学家在2006年提出了同样的说法,细菌产生耐药性菌株的能力早已广为人知。然而,在一个认为自己正在控制肺结核问题的国家,乌德瓦迪亚的文章就像看到建筑物着火时拉响火警一样重要。
这位医生,就像他试图使用的抗生素一样,遇到了阻力。世界卫生组织质疑“完全耐药性”一词,称尚未证实绝对无效。该机构还暗示乌德瓦迪亚的实验室结果可能存在缺陷。印度卫生部对该实验室也表示怀疑,指出Hinduja医院尚未获得政府的二线药物药物敏感性测试资质。
这场争端引起了媒体和公众的关注。《印度时报》和其他报纸就耐药性的程度展开了冗长的讨论。宝莱坞明星阿米尔·汗在他广受欢迎的奥普拉式脱口秀节目中用一个小时的时间专门介绍了乌德瓦迪亚和肺结核。其他印度医学专家也站出来支持他,指责卫生部攻击信使。其他研究人员对他的《临床传染病》文章的引用次数猛增。
公众的强烈抗议迫使政府采取行动。它大幅增加了国家结核病控制计划的预算,并将医院和外展工作人员增加了四倍。当局停止使用较旧的、容易出错的血液检测,并开始过渡到使用新型GeneXpert机器进行分子检测,该机器可以识别耐药菌株的遗传标记。尽管仍然供不应求,但这些机器大大减少了假阳性,并使医生能够在两小时内(而不是几周内)检测到对一线药物的耐药性。迄今为止规模最大的印度研究表明,在这些机器得到应用的地方,利福平耐药性的检出率提高了五倍。机器标记为耐药的病例将转交给地区结核病官员,由专家委员会决定治疗方案。“我认为,如果不是扎里尔[乌德瓦迪亚]在报纸上的报道,这种推动就不会持续下去,”米斯特里说。“它迫使人们正视这个城市正在发生的真实情况。”
一个不断扩大的问题
但仅靠机器无法解决问题。孟买现在拥有18台GeneXpert机器。但全国只有120台,不足以检测所有疑似患有MDR-TB的患者,正如世界卫生组织建议的那样。即使在孟买,由于机器使用的药筒成本高昂,政府医院也只对DOTS治疗两个月后仍未见效的患者进行GeneXpert检测。
乌德瓦迪亚和其他医生表达了更大的担忧。他们指出,GeneXpert测试只能确认对利福平的耐药性。由于印度没有足够的实验室进行进一步的药物敏感性测试,因此任何被机器标记的患者都会立即接受国家结核病计划推荐的MDR-TB治疗方案。孟买政府运营的潘迪特·马丹·莫汉·马拉维亚医院的首席医疗官拉杰什里·贾达夫说,这种一刀切的治疗方案确实具有优势;它使“下层人员更容易监督患者,也更容易让患者定期服药”。
然而,这种现成的治疗方案并没有考虑到孟买已经蔓延的进一步、更强的耐药性。根据乌德瓦迪亚及其Hinduja同事进行的一项尚未发表的研究,该方案现在只能治愈该市三分之一的耐药性患者。其余患者将接受三种或更多种无用药物,从而变得更耐药。“在孟买,在GeneXpert之后进行全面的药物敏感性测试绝对至关重要,”蒙特利尔麦吉尔大学的流行病学家、顶尖结核病研究员马杜卡尔·派说。“否则,患者可能会接受不充分的治疗。”
该国也无法很好地了解耐药性问题的真实程度。由于诊断实验室数量少,因此无法知道这里XDR-TB患者的比例与立陶宛等中亚和东欧国家(在立陶宛,近四分之一的MDR-TB患者实际上患有XDR-TB)相比如何。但是,每年新增肺结核感染人数众多,加上政府反应迟缓,表明这个问题可能很快就会在这里变得更大。派表示,全国范围内的耐药性调查应在2016年提供更多数据。但现有证据表明,XDR-TB将成为孟买等城市“所有MDR中相当大的一部分”,尽管在农村地区仍然很少。
如果确实有很多人携带耐药菌,那么这些病原体离开该国传播到世界其他地方的可能性就会增加。2014年,近一百万印度人前往美国,而来自整个中亚地区的人数不到三百万。越来越多的中产阶级印度人被诊断出患有肺结核,尽管将XDR-TB带到美国的患者立即被隔离,但印度没有关于隔离或旅行限制的规定。
哥伦比亚大学医学中心肺病学主任、结核病专家尼尔·施拉格说,由于肺结核是通过人与人之间的长期密切接触传播的,因此单个旅行者造成疫情爆发的风险很低。此外,美国拥有资源和结核病控制计划,可以迅速做出反应。然而,耐药菌株在全球范围内的迁移确实让他非常担忧。“这就像慢动作的埃博拉病毒。潜在地,这是一个巨大的公共卫生问题,”施拉格说,但它很可能缓慢蔓延,而不是爆发。
艰难的未来
在印度,令人不安的局势并非没有希望。乌德瓦迪亚发现,一些XDR-TB菌株可以使用包括广谱抗生素美罗培南-克拉维酸和抗麻风病药物利奈唑胺和氯法齐明在内的药物混合物进行治疗。强生公司的贝达喹啉是近40年来首个上市的新型肺结核治疗药物,也可能有效。但使用贝达喹啉的生存机会不到50-50,具体取决于耐药性的严重程度以及治疗开始的时间。治疗过程非常痛苦,因为该药物本身毒性很大。它尚未获得在印度的使用批准,因此乌德瓦迪亚必须提出个人请求,以便在所谓的“人道主义基础上”治疗每位患者。
普通DOTS患者接受短期化疗,而MDR-和XDR-TB患者可能需要接受长达两年的化疗。有时还需要进行根治性肺部手术。其他二线药物经常引起恶心、关节疼痛、听力衰竭和严重抑郁症,以至于自杀并不少见。
在乌德瓦迪亚的办公室里,一位身材矮壮的中下层妇女(要求化名瓦尼塔,并非真名)说,她在首次接受DOTS治疗约四年后被诊断出患有XDR-TB。几个月来,她一直在努力改善饮食,以便身体足够强壮以承受贝达喹啉。当乌德瓦迪亚的一位助手告诉她,她终于达到了健康标准时,她害羞得说不出话来。但她蒙在嘴和鼻子上的绿色布口罩上方,眼睛里闪烁着感激的泪光。而她的医生,这位提出了完全耐药性概念的人,坚持认为特定的形容词并不能决定命运。“‘完全’永远不意味着‘完全注定’,”乌德瓦迪亚说。
*编者注(7/7/15):这句话在发布后进行了编辑,以澄清血液检测仅由私立医院使用。
**编者注(7/17/15):这句话在发布后进行了编辑,以澄清每人5美元的数字是指联邦政府承担的医疗保健支出份额。