Tara Ghormley 一直是一位佼佼者。她高中毕业时名列前茅,以最优等成绩从大学毕业,并在兽医学院获得最高荣誉。她继续完成了一项严格的培训计划,并成功地成为了一名兽医内科专家。但在 2020 年 3 月,她感染了 SARS-CoV-2 病毒——当时在她居住的加利福尼亚州中部沿海小镇,这只是第 24 例病例,该镇靠近 COVID 疫情早期爆发的地点。“我本来可以避免成为第一个感染者,”她说。
在明显清除体内病毒近三年后,Ghormley 仍在遭受痛苦。她很快就会感到疲惫,心跳突然加速,并且会经历一段时间无法集中注意力或清晰思考。Ghormley 和她的丈夫已经搬迁到洛杉矶郊区,他们曾经的空闲时间都花在游览他们的“地球上最快乐的地方”——迪士尼乐园——上,但她的健康状况使她一年多无法前往。她仍然大部分休息时间都在黑暗中休息或去看许多医生的预约。她的早期感染和持续不断的症状使她成为美国最早患上“长新冠”的人之一,这种情况是指症状在感染后持续至少三个月,并且可能持续数年。医学专业人士将这种综合征称为 COVID-19 感染后后遗症,或 PASC。
患有“长新冠”的人会出现疼痛、极度疲劳和“脑雾”(即难以集中注意力或记住事情)等症状。截至 2023 年 3 月,据估计该综合征影响了美国超过 1500 万成年人,2022 年的一份报告发现,它已迫使 200 万至 400 万美国人退出劳动力市场。“长新冠”通常发生在原本健康的年轻人身上,甚至可能在最初的轻度感染后发生。住院治疗 COVID 和老年人(最终住院的频率更高)的风险似乎至少略高。妇女和处于社会经济劣势地位的人也面临更高的风险,吸烟、肥胖或患有多种健康状况(特别是自身免疫性疾病)的人也是如此。疫苗接种似乎可以降低风险,但并不能完全预防“长新冠”。
关于支持科学新闻事业
如果您喜欢这篇文章,请考虑通过以下方式支持我们屡获殊荣的新闻事业 订阅。通过购买订阅,您将帮助确保有关塑造我们今天世界的发现和想法的具有影响力的故事的未来。
“长新冠”最常见、持续存在且致残的症状是神经系统的。有些很容易被识别为与大脑或神经相关的:许多人经历认知功能障碍,表现为记忆力、注意力、睡眠和情绪方面的困难。另一些症状似乎更多地根植于身体而非大脑,例如疼痛和劳累后不适 (PEM),这是一种人们在即使是轻微运动后也会经历的“能量崩溃”。但这些症状也是神经功能障碍造成的,通常是自主神经系统中的神经功能障碍,自主神经系统指导我们的身体呼吸和消化食物,并通常自动运行我们的器官。这种所谓的自主神经功能障碍会导致头晕、心跳加速、高血压或低血压以及肠道紊乱,有时会使人无法工作甚至独立生活。
SARS-CoV-2 病毒是新出现的,但病毒感染后综合征并非如此。对其他病毒的研究,特别是对人类免疫缺陷病毒 (HIV) 造成的神经损伤的研究,正在指导对“长新冠”的研究。并且认识到该综合征可能通过大脑和神经系统产生多种影响,这开始塑造医疗方法的方向。“我现在认为 COVID 是一种神经系统疾病,就像我将其视为肺部疾病一样,这在‘长新冠’中肯定是正确的,”洛杉矶加州大学医疗中心 (UCLA Health) 的医生威廉·皮特曼 (William Pittman) 说,他治疗 Ghormley 和许多类似的患者。
尽管目前美国有 1500 万患者是该病症影响范围的合理估计,但还有其他更可怕的评估。2021 年进行的一项对 41 项研究的荟萃分析得出结论,在全球范围内,43% 的 SARS-CoV-2 感染者可能会发展为“长新冠”,其中约 30%——相当于约 3000 万人——受到影响在美国。一些研究提供了更保守的数字。美国国家健康统计中心在 2022 年 6 月进行的一项调查报告称,在感染过 COVID 的成年人中,五分之一的人在三个月后仍在经历“长新冠”;英国国家统计局估计为十分之一。专家表示,即使只有一小部分感染导致“长新冠”,它们也将累积成数百万受影响甚至可能致残的人。
最初被认识到的“长新冠”病例大多是需要长期呼吸治疗或有明显的器官损伤导致持续症状的患者。报告神经系统症状的人经常被忽视或被视为因最初的疾病和住院治疗而受到创伤。但加州大学洛杉矶分校 (University of California, Los Angeles) 的精神病学家海伦·拉夫雷茨基 (Helen Lavretsky) 说,随着 2020 年底的到来,“我们开始梳理真正发生的事情……那时很明显,神经精神症状非常普遍”,最常见的是疲劳、不适、脑雾、嗅觉丧失和创伤后应激障碍,以及认知问题甚至精神病。
Ghormley 在 30 多岁时感染了病毒,当时她相对健康,但她患有潜在疾病——包括类风湿性关节炎和哮喘——这使她面临患上重症 COVID 的风险。她在家里挣扎着呼吸了几天,然后去了医院,在那里她的血压飙升,血糖骤降。她在几周内基本从这个急性期恢复过来,但是,她说,“我从来没有真正好转。”
从医院回家后不久,Ghormley 就出现了她丈夫所说的“金鱼脑”。“我把东西放下,就不知道我把它放在哪里了,”她回忆道。“这种情况一遍又一遍地发生。我当时想,‘这变得很奇怪了。’我丈夫说我不记得任何事情了。我试图说话,我知道我想说什么,但我不知道该用什么词。”

“一切都崩溃了,”自 2020 年以来一直在与“长新冠”作斗争的 Tara Ghormley 说。图片来源:Ewan Burns
她还经历了震颤、剧烈的情绪波动和对声音的痛苦性过敏。“我丈夫打开一个纸袋的声音感觉像刀子刺我的耳朵,”她回忆道。任何劳累——无论是体力上的还是脑力上的——都会让她感到疲惫和疼痛。这些变化对 Ghormley 来说是令人震惊的,她以自己敏锐的头脑为傲。“最困扰我的是,我真的很难思考、说话、记忆——试图完成一项任务,却不知道那是什么。突然之间,我出现了非常严重的神经功能缺陷。那时我的一切都崩溃了。那真是太痛苦了……这有点让我崩溃了。我感觉不像我自己了。”
功能障碍的根源
作为一名兽医内科医生,Ghormley 说,当出现神秘症状时,包括她自己的症状,解决问题是她的工作。“我一直在积极寻找原因,并找到我能做的事情。”她推测,她的一些神经系统症状可能是血栓事件(可能导致小中风的血栓)的结果。早期的一些研究表明,COVID 会攻击血管内皮细胞。这可能导致包括大脑在内的多个器官出现凝血和缺氧。即使大脑中内皮细胞的轻微破坏也可能导致认知功能障碍。
一项研究发现,在患有神经系统 COVID 症状的人群中,免疫系统似乎专门在中枢神经系统中被激活,从而引起炎症。但大脑炎症可能不是由病毒直接感染该器官引起的。长期以来一直在美国国立卫生研究院 (National Institutes of Health) 研究病毒感染后神经系统综合征的阿文德拉·纳特 (Avindra Nath) 在对死于 COVID 的人群进行尸检研究时发现了类似的情况。“当你观察 COVID 大脑时,你实际上并没有发现[大量病毒,但]我们发现了大量的免疫激活,”他说,尤其是在血管周围。检查结果表明,称为巨噬细胞的免疫细胞已被激活。“巨噬细胞的攻击并不那么精确,”纳特说。“它们来了,开始吞噬东西;它们产生各种自由基、细胞因子。这几乎就像地毯式轰炸——最终会造成大量损害。而且它们很难关闭,因此它们会持续很长时间。这些是不受欢迎的客人”,它们可能会导致大脑中持续的炎症。
确定哪些患者有持续的炎症可能有助于指导治疗。西雅图艾伦研究所 (Allen Institute) 的免疫学家特洛伊·托格森 (Troy Torgerson) 说,早期研究确定了在患有这种疾病的人群中经常升高的标记物。三种细胞信号分子——肿瘤坏死因子 α、白细胞介素 6 和干扰素 β——在“长新冠”患者中脱颖而出。但这种模式并非在所有人身上都发现。“我们正在努力筛选‘长新冠’患者,并说,‘这组患者将是进行抗炎药试验的理想人选,而这组患者可能需要更多地关注康复,’”托格森说。他领导了一项研究(目前以预印本形式发布,未经期刊的正式科学审查),他的团队在其中测量了 55 名患者血液中的蛋白质。研究人员发现,一部分患者存在持续性炎症。在这些人中,他们发现了一条与对感染的持久反应相关的独特免疫途径。“一部分患者似乎确实对某种病毒有持续的反应,”托格森说。
SARS-CoV-2 的孤立囊袋甚至病毒蛋白碎片可能在最初感染后很长时间仍残留在体内,并继续引发免疫攻击。首个关于肺部外“病毒持续存在”的确凿证据来自 2021 年新加坡的研究人员,他们在 5 名 COVID 康复患者的整个肠道中发现了病毒蛋白,时间长达六个月前。加州大学旧金山分校 (University of California, San Francisco) 进行的一项研究在“长新冠”患者的大脑中发现了病毒颗粒的证据。科学家们收集了外泌体,即专门从中央神经系统细胞释放出来的小细胞物质包。外泌体包含病毒蛋白碎片以及线粒体蛋白,这可能表明免疫系统攻击了这些重要的细胞器。在有神经精神症状的患者中,这些可疑蛋白质的量高于没有神经精神症状的患者。
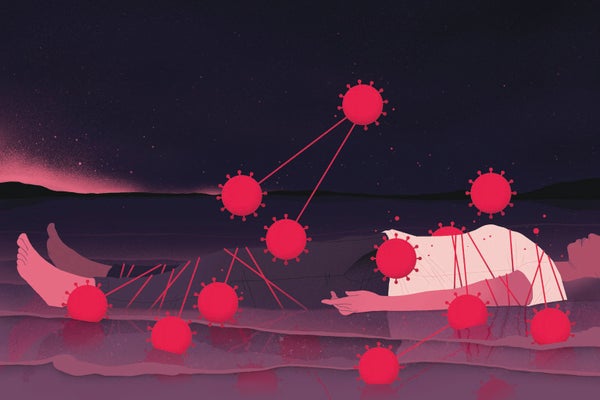
根据美国国立卫生研究院 (NIH) 进行并在 2022 年 12 月发表在《自然》(Nature) 杂志上的研究,病毒可能会在大脑中停留数月。对 44 名死于 COVID 的人的尸检研究发现,炎症主要发生在呼吸道,但在全身(甚至包括大脑)都检测到了病毒 RNA,时间长达感染后 230 天。另外两项研究(均于去年发表在《美国国家科学院院刊》(Proceedings of the National Academy of Sciences USA) 上)显示,SARS-CoV-2 可能感染星形胶质细胞(一种神经支持细胞),并通过鼻子内衬皮肤中的神经元进入。
研究人员正在越来越精细地检查“长新冠”患者的炎症信号。加州大学旧金山分校 (U.C.S.F.) 的神经学家乔安娜·赫尔穆特 (Joanna Hellmuth) 领导的一项小型研究发现,有认知症状的患者的脑脊液中存在免疫相关的异常,而没有认知症状的患者则没有。在 2022 年神经科学学会会议上,赫尔穆特报告说,她研究了有认知症状的人群中更具体的免疫标志物,发现一些患者的 VEGF-C 水平升高,VEGF-C 是内皮功能障碍的标志物。她说,较高的 VEGF-C 浓度与进入大脑的免疫细胞水平较高有关,“它们没有发挥维持血脑屏障的正常功能;它们分心了,可能被激活了。”赫尔穆特补充说,尽管这些研究规模很小,但它们揭示了“大脑中真实的生物学差异和炎症。这不是一种心理或心身疾病;这是一种神经免疫疾病。”
是什么让免疫系统保持攻击模式?托格森说,“一种可能是你已经产生了自身免疫,”在这种情况下,免疫系统产生的用于对抗病毒的抗体也会标记一个人自身的细胞以进行免疫攻击。他对病毒的反应“开启了自身免疫,即使病毒消失了,自身免疫也不会好转,”他说。多项研究发现,在“长新冠”患者中,存在与神经细胞相互作用的自身免疫成分,称为自身抗体。
关于起作用的炎症过程的线索可能指向神经系统症状的治疗方法。“如果这是一个巨噬细胞介导的炎症过程……静脉注射免疫球蛋白可能[对]抑制巨噬细胞产生影响,”纳特说。这种称为 IVIg 的治疗方法包含蛋白质和抗体的混合物,可以减轻过度活跃的免疫反应。
IVIg 也可用于阻断自身抗体。纳特说,一种名为利妥昔单抗的疗法,靶向产生抗体的 B 细胞,为许多自身抗体介导的综合征提供了“一种经过时间考验的疗法”。另一种策略是使用皮质类固醇来完全抑制免疫活动,尽管这些药物只能在有限的时间内使用。“这是一种大锤式的方法,你可以看看它是否会产生影响。至少它可以让你知道,是的,这是一种免疫介导的现象,现在我们需要找到一种更好的方法来靶向它,”纳特说。
如果病毒确实以某种形式滞留,抗病毒药物可能会清除它,这可能有助于解决神经系统症状。这就是科学家们正在进行的急性 COVID 抗病毒药物 Paxlovid 临床试验的希望。
与慢性疲劳的联系?
病毒感染后综合征已被记录了一个多世纪,在感染 HIV 到流感等病毒后出现。爱泼斯坦-巴尔病毒 (Epstein-Barr virus) 会引起单核细胞增多症,它是与一种称为肌痛性脑脊髓炎/慢性疲劳综合征 (ME/CFS) 的疾病相关的几种病毒之一,据估计,美国至少有 150 万人患有这种疾病。ME/CFS 与“长新冠”惊人地相似,症状包括免疫系统失调、疲劳和认知功能障碍。“我们看到的一种模式是,患者肯定符合 ME/CFS 的标准。这是我们在‘长新冠’患者中一直看到和治疗的情况,”皮特曼说。ME/CFS 可能很严重,有些人会丧失活动能力并卧床不起。
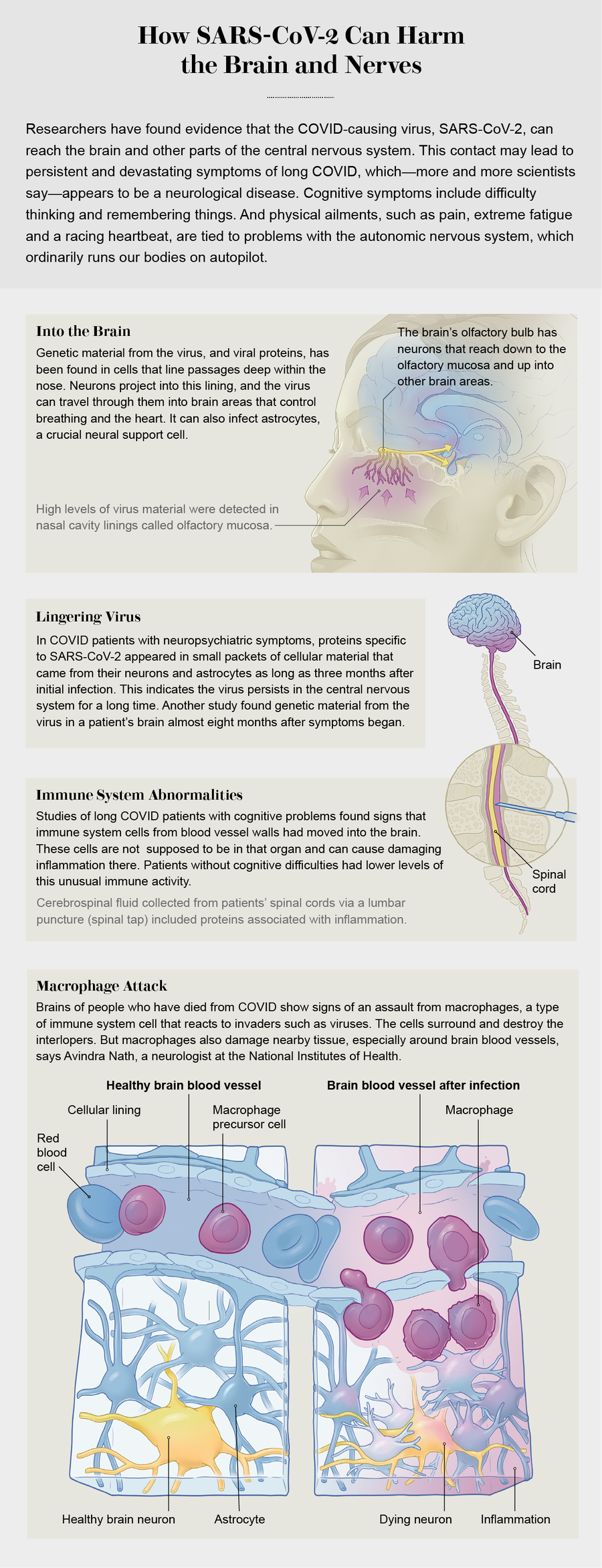
图片来源:Now Medical Studios;资料来源:“COVID-19 中的神经血管损伤伴补体激活和炎症”,作者:Myoung-Hwa Lee 等人,《大脑》(Brain),第 145 卷;2022 年 7 月(血管参考);“嗅觉粘膜 SARS-CoV-2 入侵作为 COVID-19 患者中枢神经系统入口”,作者:Jenny Meinhardt 等人,《自然神经科学》(Nature Neuroscience),第 24 卷;2021 年 2 月(鼻腔通道参考)
纳特也研究 ME/CFS,他说“我们认为它们在机制上是相关的。”研究人员怀疑,ME/CFS(像某些“长新冠”病例一样)可能是自身免疫性的,自身抗体会使免疫系统保持激活状态。ME/CFS 一直难以研究,因为它通常在轻度感染后很久才出现,因此很难确定病毒触发因素。但纳特说,对于“长新冠”,“优势在于我们确切地知道是什么开始了这一过程,并且你可以在 [ME/CFS 样症状] 发展的早期发现病例。”对于患 ME/CFS 多年的人,“它已经造成了损害,而且很难逆转。”纳特推测,对于“长新冠”,如果医生能够在疾病早期研究患者,他们将有更好的机会逆转这一过程。
托格森希望研究人员最终会因为 COVID 而更好地了解 ME/CFS。“与以往任何其他传染病相比,COVID 在我们拥有它的这段时间内得到了更仔细的研究,并采用了更好的技术。我认为我们将学到一些适用于其他由感染驱动,然后是自身免疫过程驱动的炎症性疾病的东西。”
团队治疗
Ghormley 在患病数月后,在加州大学洛杉矶分校医疗中心 (UCLA Health) 的“长新冠”诊所寻求治疗,该诊所是美国为患有此综合征的人群提供的少数综合性、多学科项目之一。即使她的症状根植于神经系统功能障碍,她也需要一系列医学专家来治疗它们。该诊所是从一个旨在协调医疗复杂 COVID 患者护理的项目发展而来的,其主任妮莎·维斯瓦纳坦 (Nisha Viswanathan) 说,她是一位内科医生和初级保健医生。在对 COVID 患者进行几个月的随访后,她意识到“我们有一群仍然有症状的患者。人们对这种情况一无所知;我们只是想看看我们能为他们提供什么。”维斯瓦纳坦和其他人召集了加州大学洛杉矶分校医疗中心的肺病学、心脏病学、神经病学、精神病学和其他专业的医生,每两周举行一次会议,讨论个别病例和总体趋势。
在加州大学洛杉矶分校医疗中心,皮特曼协调 Ghormley 的治疗。他说,跨学科团队对于让患者获得尽可能好的护理至关重要。“通常有很多症状,”有些患者在到达之前已经看过多位专家,但不一定是合适的专家。他说,作为“长新冠”初级保健提供者,“我们进行初步检查,并将他们送到合适的人那里。”对于 Ghormley 来说,提供者名单包括皮特曼,以及神经科医生、肺病学家、心脏病专家、精神科医生、创伤咨询师、风湿病学家和妇科医生。
皮特曼说,团队合作对于试图了解一种全新疾病的医生来说也至关重要。“从几乎一无所知到现在略知一二,这是一个非常有趣的旅程,我们每天、每周、每月都在学习更多,”他说。“‘长新冠’这个术语‘是一个总称,我认为在这个总称下有多种疾病。’”皮特曼说,尽管每位“长新冠”患者都是独一无二的,“但我们开始看到模式正在形成。对于 Ghormley,我们看到了自主神经功能障碍的模式,我们经常看到这种情况。”
自主神经功能障碍会损害自主神经系统,这是一个从大脑或脊髓分支出来并延伸到全身的神经网络,控制着心跳、呼吸、出汗和血管扩张等无意识功能。对于 Ghormley 来说,像许多“长新冠”患者一样,自主神经功能障碍表现为体位性直立性心动过速综合征,或 POTS。该综合征包含一系列症状,包括心率加快——尤其是在站立时——和疲劳,并且可能导致肠道和膀胱不规律。POTS 也可能是 PEM 带来的疲劳的组成部分。尽管症状可能看起来会影响身体,但它们源于神经系统功能障碍。
Ghormley 的自主神经功能障碍导致她在家附近的加州大学洛杉矶分校诊所就诊心脏病专家梅加·阿加瓦尔 (Megha Agarwal)。许多医生不熟悉 POTS,但阿加瓦尔对此特别敏感,因为她在 COVID 爆发前就在一些患者身上看到过这种情况。“神经系统失调,很多事情都可能导致它:一些癌症疗法、病毒、自身免疫性疾病。”阿加瓦尔在 2020 年秋季就诊断出 Ghormley 患有 POTS,当时人们对“长新冠”知之甚少。现在她认为“POTS 确实是‘长新冠’在许多患者身上引起的原因”。幸运的是,阿加瓦尔说,有一些医疗干预措施可以提供帮助。
心动过速——POTS 中的 T——会导致心跳加速,除了给心脏本身带来压力外,还会导致疲惫和疲劳。称为 β-受体阻滞剂(针对它们在心脏中关闭的 β-肾上腺素受体)的药物可以降低心率并改善症状。“当心率得到控制时,不仅泵功能得到改善,”阿加瓦尔说,“[而且人们的]精力会提高,疲劳会消失,有时精神也会更清晰。”对于像 Ghormley 这样的一些患者,β-受体阻滞剂是不够的,因此阿加瓦尔添加了一种名为伊伐布雷定的药物。“这有点超适应症用药,但目前正在积极研究”用于治疗 POTS。对于 Ghormley 来说,这种组合带来了真正的改善,“所以现在当她只是坐下、站起来工作或洗澡时,她感觉不像跑了波士顿马拉松,”阿加瓦尔说。
Ghormley 最难忍受的症状之一是她的脑雾,这是一个涵盖一系列认知问题的统称,这些问题使她难以正常生活。在 Ghormley 工作的日子里,她的精神科医生会给她开阿得拉尔 (Adderall),这是一种用于治疗注意力缺陷多动障碍的兴奋剂,可以帮助她集中注意力并保持专注。Ghormley 说,这“有很大的帮助”。
Ghormley 赞扬她的医生,尤其是阿加瓦尔,在深入挖掘她的症状方面做了侦探工作。“没有人了解它,但每个人都听取了我的意见,”Ghormley 说。也许是因为她是一名医学领域的专业人士,所以没有人“把我打发走”。
这对于“长新冠”患者来说是不寻常的,他们中的许多人是女性,经常被医生驳回,医生怀疑她们的抱怨是真实的。“患者只是感觉没有被倾听,”维斯瓦纳坦说。“我有一位患者告诉我一切,之后,我只是说,‘这对你来说一定很艰难。我想让你知道,你所感受到的一切都是真实的,我见过很多像你这样的患者。’她开始哭了。她说,‘没有人告诉我这些。我无法告诉你我被告知这是我想象出来的多少次了。’”
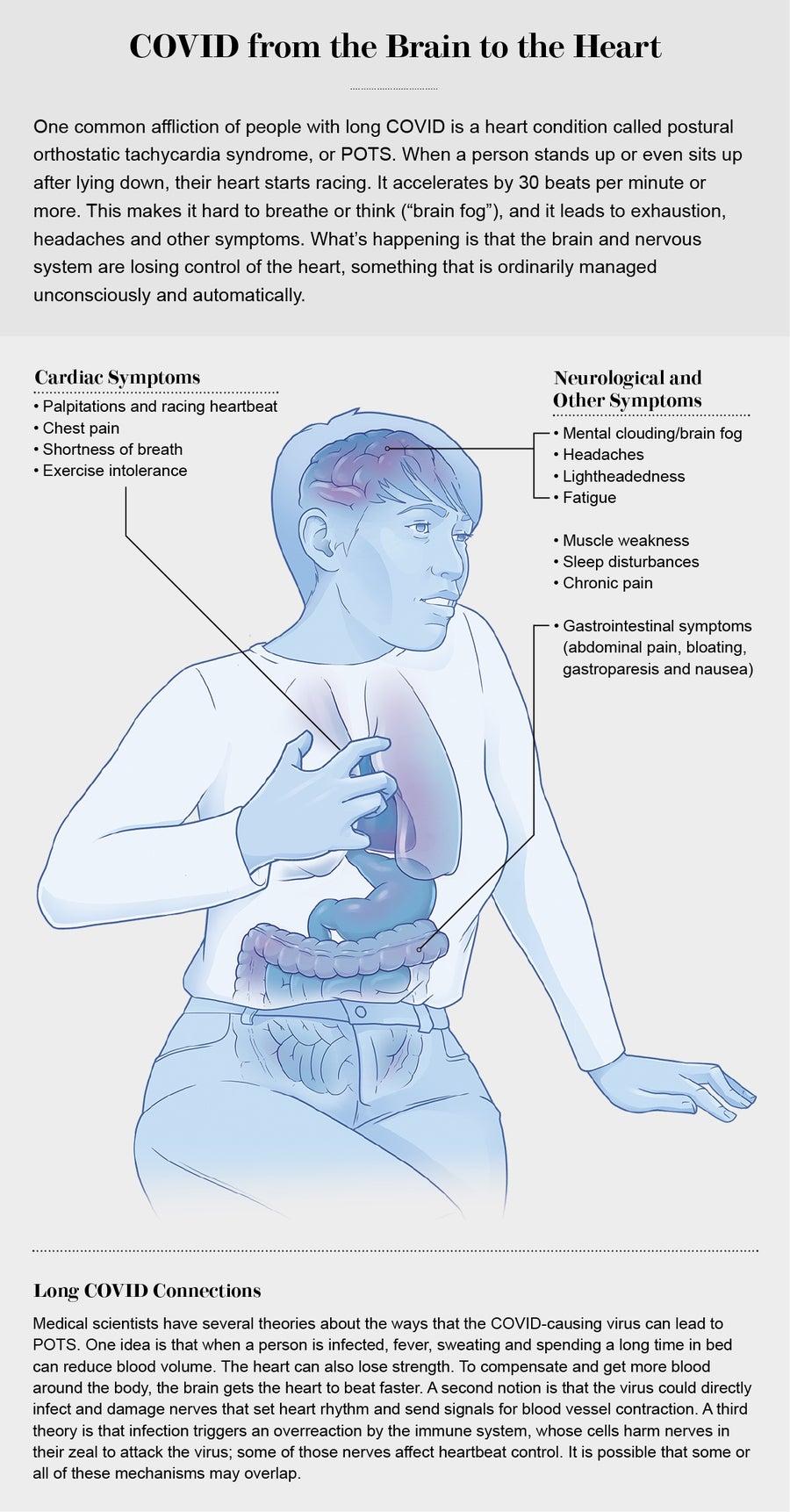
图片来源:Now Medical Studio;资料来源:“体位性直立性心动过速综合征作为 COVID-19 的后遗症”,作者:Cameron K. Ormiston 等人,《心律》(Heart Rhythm),第 19 卷;2022 年 11 月;“长 COVID-19 和体位性直立性心动过速综合征——自主神经功能障碍是否应受责备?”作者:Karan R. Chadda 等人,《心血管医学前沿》(Frontiers in Cardiovascular Medicine);2022 年 3 月(参考文献)
除了药物外,包括物理疗法在内的其他类型的疗法也有助于改善某些症状。但是,经历 PEM 的人在使用运动疗法时面临着特殊的挑战。皮特曼说,劳累会使这些患者感觉更糟。“我们不希望患者完全不运动,但有时他们正在做的运动类型可能会加剧他们的症状。”他指出,PEM 通常会袭击年轻、以前健康的人,他们会说,“‘我需要鞭策自己,’然后他们做得太过分,情况变得更糟。我们的工作是尝试找到中间点,然后随着时间的推移保持一致,这样他们就不会进一步失调,但他们也不会出现 PEM,PEM 已被证明会让他们倒退。”
漫长的征程
皮特曼说,一些患者“期望他们会来,并在一个月内恢复正常。重新设定这些期望可能非常具有挑战性。你必须非常善解人意,因为人们的生活已经完全改变了。”但是,当患者能够适应新的常态时,有时他们的生活质量会得到显着提高。尽管如此,他说,“患者有很多问题,我无法引导他们走生理途径。我可以告诉他们存在神经炎症,可能存在自身免疫,但我们仍然没有答案。有时我们很难接受,患者也很难接受我们只能尽力而为。”
维斯瓦纳坦说,许多人受益于减少他们积累的各种治疗方法。有些人变得非常绝望,他们会尝试从补充剂到超适应症药物,再到互联网上未经测试的药剂等任何东西。她说,停止使用这些有时会导致症状改善。
心理护理和支持团体可以提供帮助。拉夫雷茨基补充说,“生活方式的选择可以在改善方面发挥巨大作用”,特别是更好的睡眠习惯和使用呼吸练习来控制焦虑。她告诉人们,如果患者和临床医生找到正确的工具,他们的身体可以自愈。
维斯瓦纳坦说,这是否对所有人都是如此还有待观察。“我们看到许多患者随着时间的推移而好转。我有些患者的症状在一年内消失了,或者它们消失了,偶尔又会复发。”但她说,对于某些人来说,“它可能会持续很多年。”
“我们可能会在未来几十年内解决这个问题,”维斯瓦纳坦说。“COVID 不会消失那么多,而我们只是会习惯与之共存,但这部分意味着人们将继续发展为‘长新冠’。”
疫苗接种似乎可以降低患“长新冠”的风险。但 2022 年 5 月发表在《自然医学》(Nature Medicine) 杂志上的一项研究表明,保护作用虽然真实,但并不像人们可能希望的那么好。对美国退伍军人事务部电子健康记录的调查研究了随后被感染的接种疫苗人群中相对较小的一部分。他们患“长新冠”的可能性仅比未接种疫苗的人低 15%。皮特曼说,“这些患者可能会出现一到两年或更长时间的症状,因此每个月你都会积累更多的患者。即使减少了 15%,患者总数仍在增长和爆炸式增长。”专家一致认为,避免患上“长新冠”的最佳方法是根本不感染 COVID。
该综合征仍然笼罩着许多医学上的不确定性。患者可能存在迄今为止研究过的一种或多种问题: “长新冠”可能是由持续存在于大脑或神经系统其他部位的病毒颗粒引起的。或者它可能是一种自身免疫性疾病,在病毒消失后长期存在。可能过度活跃的免疫细胞继续扰乱神经系统和附近的血管。幸运的是,越来越强的识别特定问题的能力正在帮助临床医生改进治疗方法,从而为患者提供最佳的康复机会。
尽管 Ghormley 说她的护理显着改善了她的症状,并使她能够“再次做一些正常的事情”,但她仍然会经历发作,这使她连续数周无法工作。去年有一天,她漏服了一剂心脏药物,并在南加州的高温下跑了一趟塔吉特百货 (Target)。“我回到家,基本上就倒在了走廊里,”她说,即使几个月后,情况仍然“失控。如果我试图四处走动,我的腿就会发软。”最令 Ghormley 沮丧和恐惧的是她症状的不可预测性。“它们变化很大;有些是可以控制的,有些是使人衰弱的。一种情况会好转,另一种情况又会复发。我一直希望情况会好转,但我只是不知道。”