当德西奥·埃兹里克在 20 世纪 80 年代开始治疗 1 型糖尿病患者时,他非常确定这种疾病的幕后原因:免疫系统失控。患有这种疾病的人缺乏胰岛素这种关键激素,因为胰腺中的 β 细胞(身体的胰岛素工厂)正受到免疫系统细胞的攻击和破坏。“当时,人们的想法是,如果你能控制免疫系统,也许就能预防糖尿病,”这位内分泌学家说道,他现在在印第安纳生物科学研究所和比利时布鲁塞尔自由大学都有研究职位。(他不再接诊患者。)
这是自身免疫性疾病的经典模型:保护细胞转而攻击自己的身体亲属。尽管使用额外胰岛素的治疗可以维持糖尿病患者的生命,但对无辜 β 细胞的免疫攻击是问题的根源。“人们认为 β 细胞就像葬礼上的尸体:它是许多人关注的焦点,但它毫无作为,”埃兹里克回忆道。
然而,现在,这些 β 细胞看起来不再那么无辜,而免疫系统看起来像是受到了不公平的指责。几十年来,埃兹里克以及许多其他研究人员,已经确信 β 细胞实际上可以触发疾病。β 细胞做到这一点的方式在 20 世纪 90 年代后期开始显现,当时埃兹里克测量了胰腺细胞的化学信号水平。这些实验表明,在某些情况下,细胞会产生自己的炎症化学物质,这些物质就像信号弹一样,吸引免疫系统细胞的注意力和愤怒。
支持科学新闻报道
如果您喜欢这篇文章,请考虑通过以下方式支持我们屡获殊荣的新闻报道 订阅。通过购买订阅,您将帮助确保有关塑造我们当今世界的发现和想法的具有影响力的故事的未来。
究竟是什么引发了这些信号弹,目前尚不清楚——可能是病毒感染或某种破坏性应激——但这项工作以及其他几位科学家最近的实验强烈表明,β 细胞发挥着积极作用。“这一切都始于靶组织,”加利福尼亚州拉霍亚免疫学研究所的免疫学家索尼娅·夏尔马说。“我们现在知道的是,靶组织不仅仅是一个旁观者;它是破坏性炎症的积极参与者。”
1 型糖尿病只是一种自身免疫性疾病,但现在有证据开始表明,其他疾病中的其他细胞靶点也可能导致自身的死亡。最近的基因研究表明,类风湿性关节炎和多发性硬化症中受累的细胞具有过度活跃的基因,这些基因编码与疾病相关的蛋白质,而免疫细胞则会集中在这些靶点上。夏尔马说,从初始事件到免疫系统细胞最终攻击靶组织之间可能存在 10 个步骤。“我们一直在关注第 10 步,而我们应该关注第一、第二和第三步,”她说。“这几乎就像我们一直在倒着工作。”她说,如果研究人员能够理解这些早期步骤,那可能会带来更好的治疗方法、治愈方法,甚至预防疾病的措施。
最初研究人员专注于免疫系统末端是无可厚非的。自身免疫性疾病看起来像是极其精密的防御系统的背叛,这种防御系统不仅进化到保护我们免受入侵病原体的侵害,而且还监测威胁要癌变的细胞,并清理损伤后细胞的残骸。它是我们身体中的哨兵,将我们与混乱隔开。显然,免疫系统的关键部分,特别是 B 细胞和 T 细胞,是自身免疫性疾病的关键参与者。埃兹里克说,治疗需要“双重打击方法”,目标是这些细胞及其靶点。“免疫系统是持久的,它有大象般的记忆,”他说。一旦 T 细胞学会识别这些靶细胞上的分子,他说,“它们就会不断来袭。”
自我毁灭的元凶
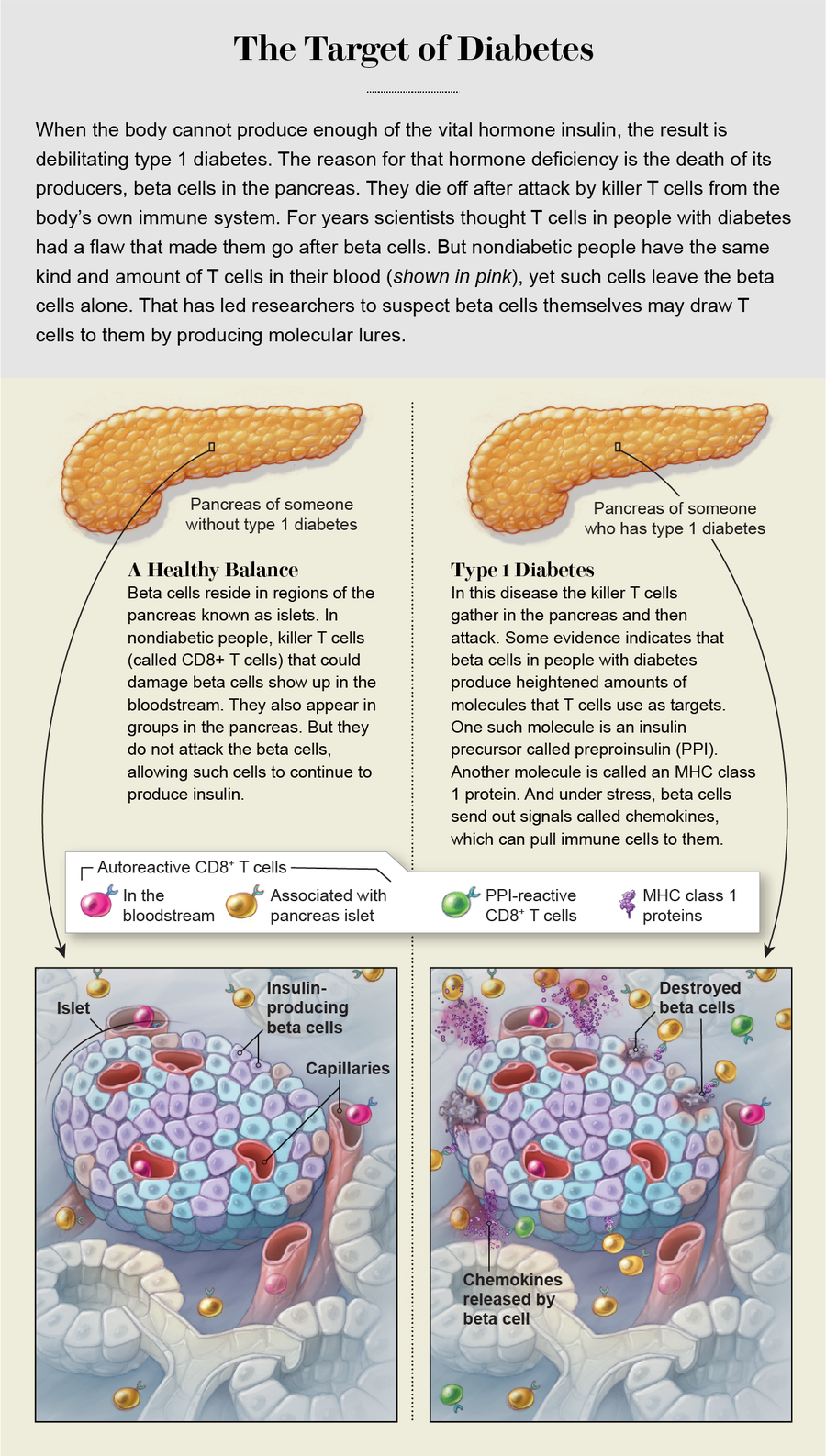
过去 50 年的许多研究都集中在自身免疫性疾病的经典标志:自身抗体。抗体是由免疫系统中的 B 细胞产生的小蛋白质,它们与细菌和病毒等外来入侵者上的称为抗原的蛋白质结合;当以这种方式附着时,抗体会标记这些入侵者以进行破坏。然而,自身抗体与我们自身细胞表面的所谓自身抗原结合。在那里,它们充当专门的杀手(称为细胞毒性或杀伤性 T 细胞)的归巢信标。这些细胞是实际的破坏剂,因此研究自身免疫性的科学家会寻找这些 T 细胞-自身抗体对。
科学家们最近了解到,尽管杀伤性 T 细胞和自身抗体是自身免疫问题的迹象,但它们的位置似乎比它们的存在本身更重要。例如,健康人的血液中可能存在这些 T 细胞,而不会生病。2018 年,法国 INSERM 的免疫学家罗伯托·马隆及其同事发表了一项研究,比较了 1 型糖尿病患者、2 型糖尿病患者(一种非自身免疫性疾病,其中胰岛素产生但效果不佳)以及没有这两种疾病的人。所有三组人群(包括非糖尿病患者)血液中的杀伤性 T 细胞水平都非常相似。每个人都有。马隆说,通过这种衡量标准,“我们都是自身免疫的。”
但在胰腺中情况就不同了。马隆和他的同事发现,在 1 型糖尿病患者中,自身反应性 T 细胞的存在水平要高得多。像之前的埃兹里克一样,马隆怀疑它们的存在并非巧合,而是因为靶组织(β 细胞)存在问题。
研究人员将靶细胞视为自身免疫性疾病主要参与者的另一个原因是基因研究,这些研究表明,影响这些疾病的基因不仅由免疫细胞表达,而且也由靶细胞表达。从 21 世纪初开始,人类基因组的完全测序使进行全基因组关联研究 (GWAS) 成为可能,这揭示了许多基因,当这些基因发生突变时,它们与自身免疫性疾病的较高风险有关。夏尔马说,这些基因不仅出现在 B 细胞或 T 细胞中,而且也出现在不属于免疫系统的细胞中。例如,非免疫细胞具有允许它们释放细胞因子和趋化因子的基因,这些化学信使会召唤免疫反应。这种活动对于细胞健康非常重要。例如,所有细胞都容易转化为癌症或感染。夏尔马解释说,当这些有害变化发生在细胞中时,它们需要能够告诉免疫系统它们遇到了麻烦。但是,这些基因的突变可能会在细胞没有真正受损时产生明显的求救信号。免疫系统会像对待它们受损一样做出反应,并迅速介入。
图片来源:David Cheney;来源:“对人类 1 型糖尿病中自身反应性 CD8 T 细胞和细胞因子的作用的新见解”,作者 Christine Bender、Sakthi Rajendran 和 Matthias G.von Herrat,发表于《内分泌学前沿》,第 11 卷;2021 年(参考文献)
脆弱性的迹象
埃兹里克及其同事于 2021 年 1 月在《科学进展》杂志上发表的一项研究提供了多种自身免疫性疾病中误导性靶细胞的例子。科学家们检查了已发表的基因组关联研究,发现超过 80% 的已识别基因变异在 1 型糖尿病和其他三种自身免疫性疾病(多发性硬化症、狼疮和类风湿性关节炎)中由靶细胞表达。该研究不仅表明靶细胞包含与疾病相关的基因,而且还表明在患病的人中,它们产生的这些蛋白质比健康人更多。埃兹里克和他的同事挖掘了从自身免疫性疾病患者受累组织的活检创建的基因数据库:糖尿病患者的胰腺细胞、类风湿性关节炎患者的关节组织、狼疮患者的肾脏细胞,甚至多发性硬化症患者大脑的尸检样本。
他们的分析表明,许多候选基因在靶组织中异常活跃,并且许多这些活跃的 DNA 片段出现在多种疾病中,这表明了共同的线索。在显示额外活性的顶级基因中,有那些与干扰素相关的基因,干扰素是一类促炎细胞因子,当存在病毒感染等问题时,细胞会释放干扰素以标记免疫细胞。
自身免疫性疾病中的许多靶细胞也具有非遗传特征,这些特征使它们特别容易受到攻击。马隆说:“这些细胞至少有三个内在弱点。”首先,它们中的许多位于甲状腺和胰腺等腺体中,在那里“它们是激素工厂,以高速度泵出激素,这会产生很大的压力。”由于它们已经承受着很大的压力,因此一点额外的细胞应激可能会使平衡转向功能障碍和病理,从而提醒免疫系统清理人员。其次,细胞将激素和其他肽直接分泌到血液中。这些分子会在全身传播,这意味着,作为这些细胞的特征,它们“可以从远处使免疫系统敏感,”马隆说。靶细胞的第三个弱点是它们被大量血管穿透,这使得它们很容易接近。“这意味着一旦免疫细胞被致敏,它们就很容易到达[靶点],”他总结道。
除了这些脆弱性之外,靶细胞可能会对外来威胁(例如病毒造成的损害)做出反应,其方式会引发强烈的免疫反应。当某些细胞被病毒感染时,它们会自我破坏,在危害蔓延之前以及在需要免疫系统干预之前将自己清除掉。但是,自身免疫性疾病中受累的某些细胞(例如神经元和 β 细胞)供应有限。埃兹里克说,仅仅在病毒感染后死亡对它们来说不是一个选择。“如果太多细胞死亡,我们就完蛋了,”他说。相反,它们会留下来,免疫系统开始将它们释放的分子解释为该类所有细胞都遇到麻烦的迹象。然后就会发生自身免疫攻击。
血管炎(一种血管疾病)中靶细胞弱点导致免疫反应的一个引人注目的例子。这种疾病不是经典的自身免疫性疾病,因为它不依赖于自身抗体。相反,它是一种自身炎症性疾病的例子,其中称为髓样免疫细胞的细胞类别会攻击形成动脉、静脉和毛细血管的其他细胞。儿童中一种罕见的、侵袭性的形式是由代谢酶腺苷脱氨酶 2 的基因突变引起的。根据夏尔马领导并于 2020 年发表在《科学进展》杂志上的一项研究,该酶调节攻击细胞和被攻击细胞的活性。“当它们失去这种酶时,整个系统就会失调,”夏尔马说。“最终结果是靶细胞开始产生细胞因子,这会产生旁观者效应,从而激活髓样细胞。我们所说的是靶细胞造成了自己的问题。”
外部触发因素
但是,即使是具有内在弱点的细胞也不会单独陷入自身免疫困境。请记住,在非糖尿病患者中,马隆发现了可能攻击 β 细胞的 T 细胞,但它们按兵不动。某些因素会打破平衡,引发靶组织中的事件,这些事件似乎会启动免疫系统干预。许多科学家认为,这种因素通常是短暂的病毒感染,或者可能是接触有毒化学物质,并且它可能发生在自身免疫性疾病变得明显到足以被检测到之前的几年。
1 型糖尿病中长期以来怀疑的罪魁祸首是柯萨奇病毒,一种常见的病原体。它通常会导致轻微的疾病,表现为短暂的皮疹和口腔溃疡。但马隆说,在适当的情况下,柯萨奇病毒会攻击胰腺:“这些病毒会感染 β 细胞,因此如果病毒载量足够大,它们会杀死一些细胞。”这可能会导致炎症,从而吸引更多的免疫细胞到 β 细胞死亡的地方。在其垂死挣扎中,β 细胞可能会释放出标志性的自身抗原,从而使附近的免疫细胞敏感,导致它们攻击其他 β 细胞,因为这些细胞具有相似的抗原特征。
马隆说,这种多部分混合物至关重要。“基本上,你需要三种成分:自身抗原、炎症环境和自身免疫易感性,”他说。“而且这些成分必须在同一时间和同一地点相遇。这可能是在环境触发因素方面如此难以识别的原因之一:因为我们都暴露于其中,但这取决于具体条件。”
这种观点正在取代一个旧的想法:当病毒蛋白在分子上看起来与自身抗原非常相似时,病毒会触发自身免疫反应,从而导致免疫细胞因相似性而感到困惑并攻击自身。随着研究人员积累了证据表明这种分子替身相当普遍但很少引起疾病,对这种称为病毒模拟的想法的支持开始崩溃。人体和传染性病原体中有许多分子彼此看起来相似,它们被称为交叉反应性。“交叉反应性非常丰富;你到处都可以找到它,”佛罗里达州杰克逊维尔梅奥诊所的免疫学家德丽莎·费尔韦瑟说。她说,如果交叉反应性导致疾病,“我们应该看到更高水平的疾病。这不是答案。”因此,病毒杀死一些靶细胞并产生一些炎症,并且在这一切之中,一些免疫细胞对垂死细胞的蛋白质变得敏感的想法已经流行起来。
不断上升的计数
来自体外的其他刺激物,例如药物和其他化学物质,可能会产生这些炎症条件,从而为与免疫系统哨兵的错误相遇提供更多机会。一些科学家认为,与这些物质的相遇可以解释过去几十年自身免疫性疾病频率的激增。2020 年,美国国立卫生研究院的风湿病学家弗雷德里克·米勒及其同事发表了一项分析,该分析追踪了抗核抗体的患病率,抗核抗体是攻击细胞核中蛋白质的自身抗体的一个子集。该研究跟踪了美国 14,000 多名参与者超过 25 年的时间。在 1988 年至 1991 年期间,接受测试的人中有 11% 携带抗体。这个数字在 2004 年之前大致保持稳定,并在该时期末略有上升。但到 2012 年,数据显示携带抗体的人数大幅增加,达到近 16% 的参与者。米勒说,这种上升在青少年中尤其引人注目,“这对我来说是最可怕的事情。”这可能预示着自身免疫性疾病即将到来。
是什么变化导致了这种增加?“我们还不确定,”米勒说。但是,他可以列举出许多可能的环境和行为因素:在他的研究时间跨度内,大约有 80,000 到 90,000 种新化学品被批准使用,他说。“我们的饮食完全不同了,”他继续说道。“我们对电子产品的使用虽然方便实用,但也意味着我们睡眠不足。”人们还遇到了空气、水和食物污染的增加。“在过去的 30 年里,我们的生活方式和接触方式发生了数百处变化,”米勒说。
另一个有些自相矛盾的想法是,我们的免疫系统现在太少接触外部世界,因此当它们遇到来自外部世界的相对良性的分子代表时会过度反应。该理论与 21 世纪初提出的一个称为卫生假说的概念有关,该假说基于卫生条件的变化。这种迭代更密切地与我们肠道细菌(我们的肠道微生物群)的变化有关,这些变化伴随着现代社会的习惯。地缘政治的怪癖为研究这种效应提供了一个独特的机会。二战后,欧洲东北部的一个名为卡累利阿的地区被划分为芬兰和俄罗斯领土。这些人群在基因上相似,但芬兰卡累利阿在战后迅速现代化,而俄罗斯农村卡累利阿的生活条件仍然类似于 60 年前。你可能会认为生活条件的改善会减轻疾病负担,但自身免疫性疾病并非如此。事实上,已经观察到相反的效果。芬兰 1 型糖尿病的发病率是世界上最高的,约为俄罗斯卡累利阿的六倍。与其他自身免疫性疾病(如乳糜泻)相比,芬兰的发病率也比俄罗斯高 6 到 10 倍。
赫尔辛基大学的米卡埃尔·克尼普和他的同事认为,这些疾病流行率的变化可能与卡累利阿人群微生物群的变化有关。我们的肠道细菌内部生态系统在婴儿期建立,并深受我们周围环境的影响。对于 2016 年在《细胞》杂志上发表的一项研究,克尼普的团队收集了芬兰-俄罗斯边境两侧儿童生命最初三年的粪便样本。“当我们分析数据时,我们确实看到了芬兰和俄罗斯卡累利阿婴儿之间的明显差异,”他说。
俄罗斯儿童的微生物主要由非致病性大肠杆菌组成。相比之下,芬兰儿童体内细菌属拟杆菌的水平很高,这通常不会引起强烈的免疫反应。“接触环境中的各种微生物对训练免疫系统有影响,尤其是在生命的第一年,”克尼普说,而且看起来芬兰的系统没有得到非常严格的训练。芬兰微生物群也缺乏俄罗斯人之间的多样性。尽管克尼普强调,要确定芬兰方面微生物群多样性下降与自身免疫问题上升之间存在因果关系还为时过早,但他确实认为两者之间存在联系。“我想说我们需要将卫生假说重新命名为生物多样性假说,”克尼普说。
夏尔马同意肠道生物多样性很重要,接触多样性——例如,通过食用未加工食品或至少是加工程度较低的版本——对于训练免疫系统至关重要。“这使我们的肠道菌群更加丰富和多样化,”她说。它让我们的免疫系统有机会习惯那些本质上无害的分子,这样当它遇到它们时就不会过度反应。
米勒说,最终,更好地理解自身免疫性疾病的原因以及改进它们的治疗方法将来自一种与狭隘地研究免疫细胞或靶组织或微生物群截然不同的方法。它将来自更全面的观点。他说,就像古老的印度寓言一样,“每个人都像盲人摸象一样看待[自身免疫],每个人看到的东西都不同,他们无法将这些东西与整体联系起来。”要看到整个免疫学图景,将需要对不同类型的生物分子动力学进行更多研究,而这项研究必须在大量人群中进行。米勒说,这种方法可能相当于“数百万个数据点”。“我们需要拥抱复杂性。”
