六十年前,两位纽约人罗莎琳·耶洛和所罗门·伯森开发了放射免疫分析技术,该技术可以测量血液中的胰岛素水平。这一发现让他们首次证明,1型糖尿病的特征是胰岛素缺乏,而2型糖尿病则是由胰岛素抵抗引起的。他们的研究成果使伯森和耶洛于1968年在西奈山医学院获得了教职,并在1977年获得了诺贝尔奖。
今天,西奈山伊坎医学院仍然处于糖尿病研究的前沿。“在西奈山糖尿病中心,我们针对1型和2型糖尿病都有广泛的研究项目,研究人员除了进行临床试验外,还进行基础和转化研究,”中心主任卡罗尔·利维说,“我们通常在任何时候都有8到12项活跃的糖尿病临床研究正在进行中。”
糖尿病现在被认为是一种全球性流行病。“全世界有4.2亿人患有糖尿病,其中3000万人在美国,”西奈山糖尿病、肥胖和代谢研究所教授兼主任安德鲁·斯图尔特说。
对于那些患有糖尿病的人来说,管理这种疾病可能是一项繁重的任务。它可能需要改变生活方式、进行胰岛素治疗、口服药物,以及每天多次监测血糖水平。利维和斯图尔特正在监督可能显著减轻这种负担的研究。
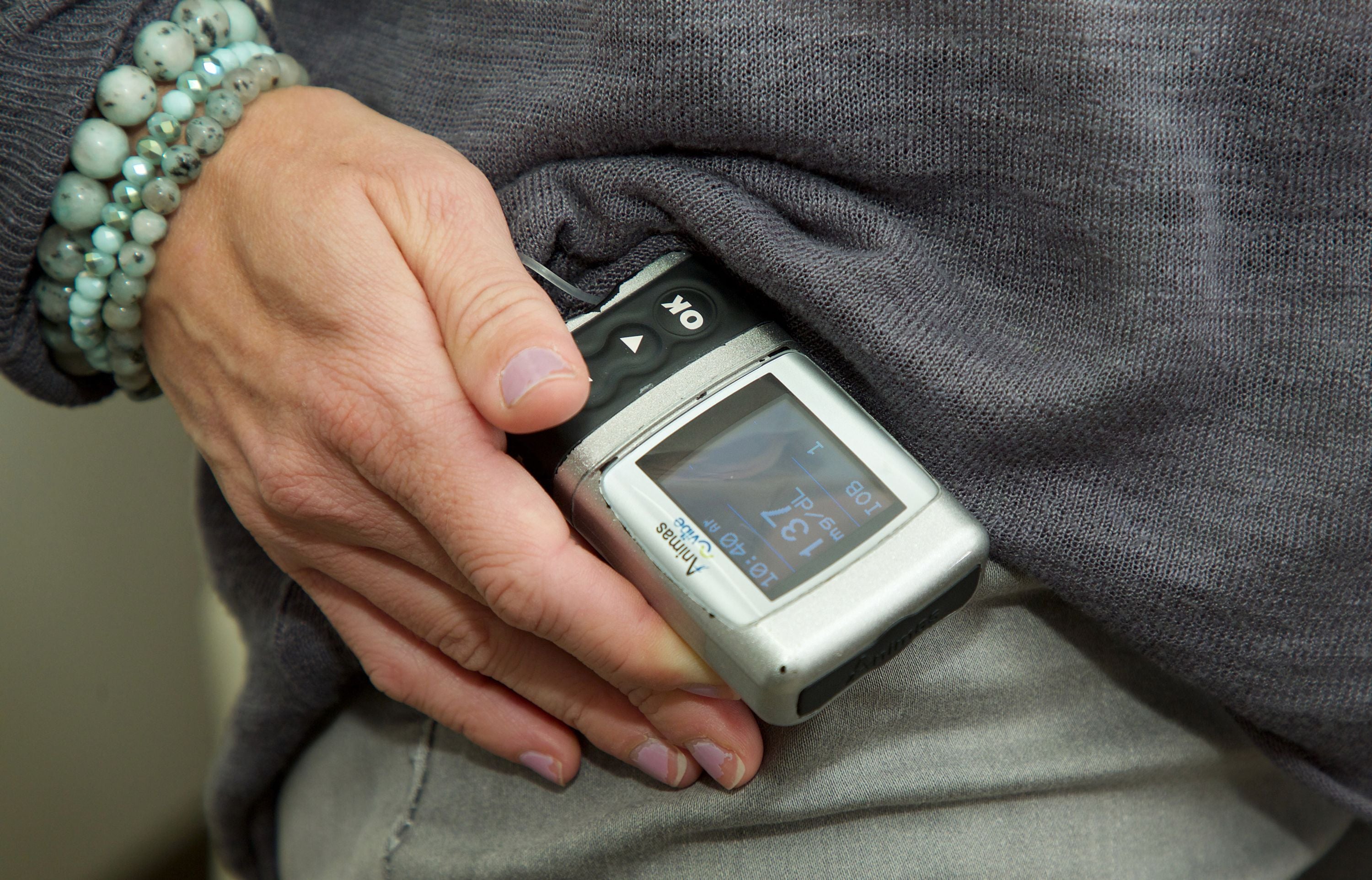
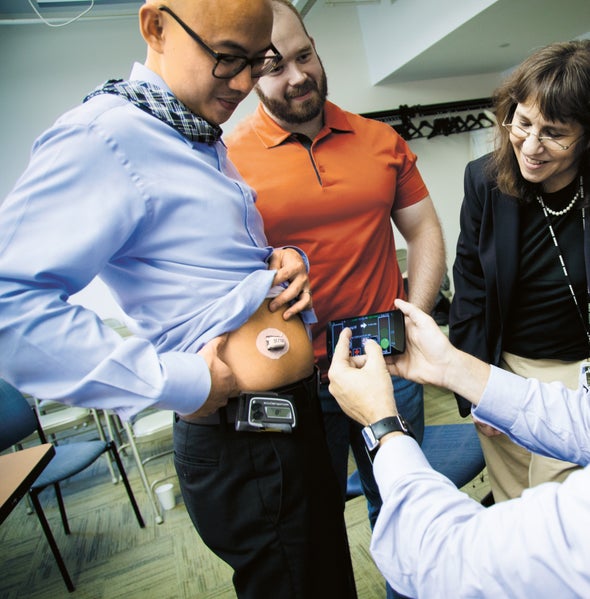
利维在过去的四年里一直在开发和改进可以作为人工胰腺的系统。“这些设备将葡萄糖传感器与算法配对,该算法向胰岛素泵发送指令以输送胰岛素,以预测血糖水平的变化,”利维说。“根据这些预测,控制器[安装在胰岛素泵或智能手机上]指示胰岛素泵释放更多或更少的胰岛素,以在血糖升高或降低变得显著之前减轻它们。”通过自动化胰岛素输送,这些系统可以稳定血糖水平并减轻护理负担。
“我最初对这个概念持谨慎态度,但在西奈山,患者获得了巨大的效果,”利维说。“患者对这些不断变得更复杂的设备非常热情,以至于在研究结束时,大多数人都不想归还它们。”
斯图尔特和他的团队正在遵循不同的研究路线:他们专注于开发能够再生糖尿病患者体内缺失的胰腺产生胰岛素的β细胞的药物。“我的实验室正在研究扩大患者剩余β细胞的药物,无论该患者患有1型还是2型糖尿病,”斯图尔特说。“在2015年,我们对10万个类药物分子进行了高通量机器人筛选,并确定了哈尔明,这是第一种诱导人类β细胞再生的药物,这一发现现在已被世界各地20到30个实验室重复。”
2018年,斯图尔特小组与西奈山的基因组学、生物信息学和药物发现项目合作,报告了使用下一代DNA和RNA测序来确定发现其他β细胞再生药物的途径。“对于这项研究,我们收集了大量胰岛素瘤,即胰腺β细胞的良性肿瘤,也会过度产生胰岛素,”斯图尔特说。“我们对其中38个肿瘤进行了测序,这为我们提供了一个‘基因组配方’或‘路线图’,说明如何使β细胞生长并继续产生胰岛素。”以该地图为指导,斯图尔特现在已经确定了其他比哈尔明更容易耐受(哈尔明可能对胰腺以外的器官产生影响)并且可以以更高速率再生β细胞的药物。“我们正在发表后续文章,并且我们已经为几个相关专利提交了申请,”斯图尔特报告说。
这两个研究领域都在快速发展。“第一代人工胰腺于2017年春夏季推出,”利维说。“目前,我们正在开发第二代,以满足更多患者的需求,这可能会在2019年推出。现在我们需要的是患者有更多的设备选择,以及保险公司扩大覆盖范围。”
β细胞再生也在快速发展。“两年前,还没有药物可以使β细胞再生,”斯图尔特说。“现在我们有好几种了。它们尚未准备好在临床人群中使用,但这应该在5-10年内改变。”
要了解更多关于科学家如何将研究转化为改变生活的治疗方法的信息,请访问医学新高度。